Печёночная Ту́пость. Методы диагностики болезней печени и желчных путей
Сидя справа от больного, лицом к нему (больной лежит на спине, руки и ноги вытянуты вдоль туловища) тихой перкуссией проводят определение верхней границы печени по правой среднеключичной линии. Для этого палец-плессиметр кладут на II межреберье перпендикулярно указанной линии, так, чтобы эта линия пересекала середину средней фаланги пальца. Перкутируя по межреберьям, палец-плессиметр перемещают по этой линии вниз (по направлению к печени). При изменении перкуторного звука с ясного легочного на тупой перкуссию прекращают, отмечают границу по краю пальца-плессиметра, обращенного к ясному легочному звуку (1-я точка ).
По средней линии верхняя граница печени не определяется, а отмечается путем проведения перпендикуляра на нее из первой точки (2-я точка ).
Нижнюю границу печени начинают определять по правой среднеключичной линии. Палец-плессиметр кладут на живот на уровне пупка в положение, перпендикулярное этой линии, и перемещают палец-плессиметр вверх по направлению к печени. При изменении тимпанического перкуторного звука на тупой перкуссия прекращается. Отмечают границу по краю пальца-плессиметра, обращенного в сторону тимпанического звука (3-я точка ).
Нижнюю границу по средней линии определяют идентично, начиная от уровня пупка, до изменения тимпанического звука на тупой (4-я точка ).
Затем определяют нижнюю границу печени по краю левой реберной дуги, смещая палец-плессиметр в положении перпендикулярном левой реберной дуге, начиная от уровня переднего конца 10-го ребра в направлении 2-й точки, до изменения перкуторного звука на тупой (5-я точка ).
Границы печени у здорового человека :
верхняя - уровень VI ребра по правой срединно-ключичной линии;
нижние: по правой срединно-ключичной линии, край реберной дуги, по серединной линии - на границе верхней и средней трети расстояния от пупка до мечевидного отростка, по левой реберной дуге - на уровне VII-VIII ребра.
Определение размеров печени по Курлову:
измеряют расстояние между 1 и 3 точками (1 размер ), 2 и 4 точками (2 размер ), 2 и 5 точками (3 размер ) - размеры печени по Курлову, которые у здоровых лиц составляющие соответственно 9 см, 8 см и 7 см.
При смещении верхней границы печени вверх можнодумать о внепеченочных изменениях (высокое стояние диафрагмы, поддиафрагмальный абсцесс, асцит).
При смещении верхней границы печени вниз можно думать о наличии низкого внутрибрюшного давления, смещения диафрагмы вниз.
Повышение нижней границы печени характерно длявысокого стояния диафрагмы, уменьшения печени в размерах.
Смещение нижней границы печени вниз наблюдается при низком стоянии диафрагмы, увеличении печени при гепатите, циррозе, раке печени, при сердечной недостаточности.
X. ПАЛЬПАЦИЯ ПЕЧЕНИ И ЖЕЛЧНОГО ПУЗЫРЯ
Пальпация печени
Больной лежит на спину со сложенными на груди руками и вытянутыми вдоль туловища ногами. Левой рукой надо обхватить край реберной дуги так, чтобы большой палец располагался спереди, указательный и средний - сзади на реберной дуге, а безымянный и мизинец - под ребрами на мягких тканях. Затем сдавливают реберную дугу для ограничения дыхательной экскурсии грудной клетки. Правой (пальпирующей) руке придают исходное для пальпации положение (II и V пальцы сомкнуты, III и IV пальцы слегка сгибаются, чтобы кончики II - V пальцев оказались на одной линии). Руку кладут плашмя на правую половину живота в таком положении, чтобы кончики пальцев были направлены к нижнему краю печени между наружным краем правой прямой мышцы живота и правой передней подмышечной линией, на 1-2 см ниже перкуторно найденного нижнего края печени. Больному предлагают сделать вдох. Во время вдоха кожу отводят вниз (к пупку), образуя складку, просят больного сделать выдох. Одновременно с выдохом пальцы пальпирующей руки погружают вглубь подреберья, а IV-V пальцы левой руки подают заднюю брюшную стенку вперед. После погружения просят больного сделать глубокий вдох. При этом опускающаяся диафрагма смещает печень вниз, и ее край обходит верхушки пальцев, скользя по ним.
Необходимо зафиксировать положение края печени по отношению к реберной дуге, определить форму края печени (острый, закругленный), его контур (ровный, неровный), консистенцию (мягкий; плотный, твердый), болезненность. Если нижний край печени выступает из-под края реберной дуги, определяют свойства передней поверхности печени (гладкая, мелкозернистая, бугристая).
Обнаружение болезненности печени при пальпации характерно для воспалительного поражения печени. Наличие плотного, острого края печени, ровной или бугристой ее поверхности характерно для цирроза, опухоли печени.
трудность из-за близости полых органов (желудок, кишечник), дающих при перкуссии высокий тимпанит, скрадывающий печеночный звук. Учитывая это, следует применять тишайшую перкуссию, а еще лучше использовать непосредственную перкуссию одним пальцем по методу Образцова. Перкуссию нижней границы абсолютной тупости печени по Образцову- Стражеско начинают в области правой половины живота по правой передней подмышечной линии в горизонтальном положении больного. Палец-плессиметр устанавливают параллельно предполагаемому положению нижнего края печени и на таком отдалении от него, чтобы при нанесении удара слышался тимпанический звук (например, на уровне пупка или ниже). Постепенно передвигая палец-плессиметр вверх, доходят до границы перехода тимпанического звука в абсолютно тупой. В этом месте по каждой вертикальной линии (правая среднеключичная линия, правая окологрудинная линия, передняя срединная линия), а при значительном увеличении печени и по левой окологрудинной линии делают отметку на коже по нижнему краю пальца-плессиметра.
При определении левой границы абсолютной тупости печени палец-плессиметр устанав-
ливают перпендикулярно краю левой реберной дуги на уровне VIII-IX ребер и перкутируют вправо непосредственно под краем реберной дуги до места перехода тимпанического звука (в области пространства Траубе) в тупой.
В норме нижняя граница абсолютной тупости печени в горизонтальном положении боль-
ного с нормостенической формой грудной клетки проходит по правой передней подмышечной линии на X ребре, по среднеключичной линии по нижнему краю правой реберной дуги, по правой окологрудинной линии на 2 см ниже нижнего края правой реберной дуги, по передней срединной линии на 3-6 см от нижнего края мечевидного отростка (на границе верхней трети расстояния от основания мечевидного отростка до пупка), слева не заходит за левую окологрудинную линию.
Положение нижнего края печени и в норме может быть различным в зависимости от фор-
мы грудной клетки, конституции человека, но это отражается в основном лишь на уровне его положения по передней срединной линии. Так, при гиперстенической грудной клетке нижний край печени располагается несколько выше указанного уровня, а при астенической грудной клетке - ниже, приблизительно на середине расстояния от основания мечевидного отростка до пупка. Смещение нижнего края печени вниз на 1 - 1,5 см отмечается в вертикальном положении больного. При увеличении печени граница расположения ее нижнего края измеряется от края реберной дуги и мечевидного отростка; граница левой доли печени определяется по левой окологрудинной линии вниз от края реберной дуги и влево от этой линии (по ходу реберной дуги).
Полученные данные перкуссии печени позволяют определить высоту и размеры печеноч-
ной тупости. Для этого по вертикальным линиям измеряют расстояние между двумя соответствующими точками верхней и нижней границ абсолютной тупости печени. Эта высота в норме по правой передней подмышечной линии равна 10-12 см, по правой среднеключичной линии - 9-11 см, а по правой окологрудинной - 8-11 см. Сзади определить перкуторно зону тупости печени трудно (она сливается с зоной тупого звука, образуемой толстым слоем мышц поясницы, почками и поджелудочной железой), но иногда удается в виде полосы шириной 4-6 см. Это позволяет избежать ошибочного заключения об увеличении печени в тех случаях, когда она опущена и выходит из-под правой реберной дуги, а также есколько повернута вокруг своей оси кпереди, - тогда полоса притуплённого звука сзади тановится уже.
Перкуссия печени по Курлову. При перкуссии печени по Курлову определяют следующие
три ее размера: первый размер - по правой среднеключичной линии от верхней до нижней раницы абсолютной тупости печени (в норме 9-11 см), второй размер - по передней срединной линии - от условной верхней границы печени, отмеченной на том же уровне, что и верхняя граница печени по правой среднеключичной линии, до нижней (в норме 7-9 см),
третий размер - от условной верхней границы печени по передней срединной линии до границы левой доли печени по краю реберной дуги (в норме 6-8 см).
Определение перкуторных границ печени и ее размеров имеет диагностическое значение.
Однако смещение верхней границы (вверх или вниз) чаще связано с внепеченочными изменениями (высокое или низкое стояние диафрагмы, наличие поддиафрагмального абсцесса, пневмоторакса, экссудативного плеврита). Только при эхинококкозе и раке печени верхняя ее граница может смещаться вверх. Смещение нижней границы печени вверх свидетельствует об уменьшении ее размеров, но может отмечаться также при метеоризме и асците, оттесняющих печень вверх. Смещение нижней границы печени вниз наблюдается, как правило, при увеличении органа в результате различных патологических процессов (гепатит, цирроз, рак, эхинококк, застой крови при сердечной недостаточности и др.), но иногда объясняется низким стоянием диафрагмы. Систематическое наблюдение за перкуторными границами печени и изменением высоты печеночной тупости позволяет судить об увеличении или уменьшении этого органа на фоне течения заболевания.
Желчный пузырь перкугорно обычно не определяется, однако при значительном увеличе-
нии его можно определить с помощью очень тихой перкуссии.
Перкуссию применяют не только для определения размеров печени и желчного пузыря
(топографическая перкуссия), но и для оценки их состояния: перкуссия (осторожная) по поверхности увеличенной печени или над зоной расположения желчного пузыря вызывает болезненные ощущения при воспалительных процессах (гепатит, холецистит, перихолецистит и др.). Поколачивание (succusio) по правой реберной дуге также вызывает боль при заболеваниях печени и желчных путей, особенно при желчнокаменной болезни (симптом Ортнера).
2)Происхождение шумов сердца. При аускультации сердца в ряде случаев, кроме тонов,
выслушиваются звуковые явления, называемые сердечными шумами.
По месту возникновения различают шумы, возникающие внутри самого сердца -
интракардиалъные и вне его - экстракардиалъные. Чаще всего встречаются
интракардиальные шумы.
По причине возникновения шумы делят на органические (могут возникать при
анатомических изменениях в строении клапанов сердца) и функциональные (появляются при нарушении функции неизмененных клапанов).
Функциональные шумы могут наблюдаться при увеличении скорости кровотока или
уменьшении вязкости крови. Если на пути кровотока появляется сужение или резкое расширение кровеносного русла,
возникает турбулентный кровоток, вызывающий колебания, которые воспринимаются как
шум. При отсутствии изменения в ширине просвета кровеносного русла шум может возникать за счет увеличения скорости кровотока, как это наблюдается при тиреотоксикозе, лихорадке, нервном возбуждении. Уменьшение вязкости крови (например, при анемии) способствует увеличению скорости кровотока
и также может послужить причиной возникновения шума. Способствуют появлению функциональных шумов и особенности в строении клапанного аппарата сердца (такие, как аномальное расположение хорд в полостях сердца или их избыточная длина). Эти
изменения, обычно выявляемые с помощью эхокардиографии, не сочетаются с какими-либо другими патологическими признаками, шумы выслушиваются у практически здоровых людей. Наиболее частой причиной возникновения органического шума являются пороки сердца.
3) Эмфизема легких (emphysema pulmonum) представляет собой заболевание, при котором происходят расширение альвеол и разрушение их стенок с последующим повышением воздушности легочной ткани. Различают первичную эмфизему легких, являющуюся самостоятельным заболеванием, и вторичную эмфизему, которая служит осложнением других заболеваний органов дыхания.
Клиническая картина. У больных эмфиземой легких ведущей является жалоба на одышку, возникающую вначале при физической нагрузке, а затем и в покое. Одышка носит экспираторный характер, и больные (особенно с первичной эмфиземой легких) производят выдох при сомкнутых губах, надувая одновременно щеки (≪пыхтят≫). У больных с вторичной эмфиземой легких одышка, как правило, присоединяется к кашлю, существовавшему у таких пациентов в течение многих лет.
При осмотре у таких пациентов выявляются одутловатость лица, цианоз, набухание шейных вен. У больных эмфиземой легких отмечаются бочкообразная форма грудной клетки с расширенными межреберными промежутками, сглаженность и выбухание под- и надключичных ямок, участие вспомогательных дыхательных мышц в акте дыхания. Обнаруживаются уменьшение максимальной дыхательной экскурсии грудной клетки, ослабление голосового дрожания. Перкуторно определяются коробочный звук, ограничение подвижности и опущение нижних краев легких, уменьшение размеров абсолютной тупости сердца. При аускультации выслушивается равномерно ослабленное везикулярное дыхание.
При рентгенологическом исследовании обнаруживают повышение прозрачности легочных полей, ослабление легочного рисунка, низкое расположение и малую подвижность диафрагмы. При исследовании функции внешнего дыхания отмечают уменьшение показателей ЖЕЛ, МВЛ, снижение резервного объема выдоха и увеличение остаточного объема легких. В связи с развивающимися нарушениями газового состава крови (гипоксе-мия, гиперкапния) происходят различные гемодинамические изменения, приводящие к тахикардии, вторичному эритроцитозу, легочной гипертензии.
Течение и осложнения. Эмфизема легких характеризуется медленно прогрессирующим течением. В результате повышения нагрузки на правые отделы сердца и развития в миокарде дистрофических изменений постепенно нарастают симптомы хронической правожелудочковой недостаточности, присоединяются отеки, асцит, увеличение печени.
4)Система регистрации ЭКГ. Широкое распространение получила регистрация ЭКГ в 12 отведениях: в трех стандартных (или классических) отведениях от конечностей, трех
однополюсных усиленных от конечностей и шести грудных. Реже используют специальные
отведения: пищеводные, отведения по Нэбу и др.
Стандартные отведения. Для регистрации ЭКГ на нижнюю треть обоих предплечий и
левую голень накладывают влажные матерчатые салфетки, на которые помещают
металлические пластинки электродов. Электроды соединяют с аппаратом специальными
разноцветными проводами или шлангами, имеющими на концах рельефные кольца. К
электроду на правой руке присоединяют красный провод с одним рельефным кольцом, к
электроду на левой руке - желтый провод с двумя рельефными кольцами, к левой ноге -зеленый провод с тремя рельефными кольцами.
Различают три стандартных отведения: I, II, III. ЭКГ в I отведении записывается при
расположении электродов на предплечьях рук, во II - на правой руке и левой ноге, в III -на левой руке и левой ноге. Стандартные отведения относятся к системе двухполюсных
отведении, т. е. оба электрода воспринимают потенциалы соответствующих частей тела. ЭКГ в стандартных отведениях является результирующей разности потенциалов между двумя точками тела. Сами конечности играют роль проводника и мало влияют на форму электрокардиограммы.
Усиленные однополюсные отведения от конечностей. Эти отведения отличаются от
двухполюсных стандартных тем, что разность потенциалов в них регистрируется в основном только одним электродом - активным, который поочередно располагают на правой руке, левой ноге и левой руке. Второй электрод образуется объединением трех электродов от конечностей и является неактивным. Вольтаж зарегистрированных таким образом ЭКГ очень небольшой, и их трудно расшифровывать. Поэтому в 1942 г. Гольдбергер предложил исключить из объединения электродов электрод той конечности, на которой располагается активный электрод, что на 50% увеличивает вольтаж ЭКГ. Эти отведения получили название усиленных однополюсных отведений от конечностей. Различают следующие усиленные однополюсные отведения:
отведение от правой руки - aVR2: активный электрод располагается на правой руке,
электроды левой руки и левой ноги объединяются и присоединяются к аппарату, провод
объединенного электрода для правой руки остается неприсоединенным (рис. 50, а);
отведение от левой руки - aVL регистрируется при расположении активного электрода
на левой руке; объединенный электрод включает электроды правой руки и левой ноги;
провод объединенного электрода для левой руки остается свободным (рис. 50, б);
отведение от левой ноги - aVF регистрируется при расположении активного электрода
на левой ноге и объединении электродов от правой и левой рук (рис. 50, в).
Грудные отведения. С целью более точной диагностики различных поражений миокарда
ЭКГ регистрируют при расположении электрода на передней поверхности грудной клетки.
Электрод ставят последовательно в следующие 6 позиций: 1. У правого края грудины в четвертом межреберье.
2. У левого края грудины в четвертом межреберье.
3. По левой окологрудинной линии между четвертым и пятым межреберьями.
4. По левой среднеключичной линии в пятом межреберье.
5. По левой передней подмышечной линии в пятом межреберье.
6. По левой средней подмышечной линии в пятом межреберье (рис. 51).
В настоящее время применяют однополюсные грудные отведения. При регистрации их
активным является только грудной электрод, который присоединяют к положительному
полюсу электрокардиографа; электроды от конечностей объединяют и присоединяют к
отрицательному полюсу аппарата; при таком объединении электродов суммарная разность потенциалов, регистрируемая от конечностей, практически равна нулю. Однополюсные грудные отведения обозначаются буквой V (напряжение), позиция грудного электрода указывается цифрой: V1, V2 и т. д.
Если ЭКГ, зарегистрированная в 12 общепринятых отведениях, не дает достаточной
информации о характере поражения сердца, применяют дополнительные отведения,
например V7-V9, когда активный электрод дополнительно устанавливается по задней
подмышечной, лопаточной и паравертебральной линиям.
Иногда проводится так называемая прекордиальная картография, при которой электроды
устанавливают в 35 точках на переднебоковой поверхности грудной клетки от правой
окологрудинной до левой задней подмышечной линии. Располагают электроды от второго до шестого межреберья пятью горизонтальными рядами.
Прекордиальная картография более точно выявляет характер поражения миокарда.
5)Химическое исследование. После описания внешних признаков сока приступают к его
химическому исследованию. В каждой порции определяют свободную соляную кислоту, общую кислотность, связанную соляную кислоту, молочную кислоту, в порции с максимальной кислотностью - количество пепсина.
Кислотность желудочного сока определяют титрованием его 0,1 ммоль/л раствором едко-
го натра (NaOH) в присутствии индикаторов. Выражают кислотность чаще всего количе-
ством миллилитров NaOH, необходимых для нейтрализации 100 мл сока. Последнее время
чаще выражают количество соляной кислоты в миллиграммах или миллиэквивалентах. Титрование производят в 5 или 10 мл сока, прибавляя по 2 капли индикаторов: 0,5% спиртового раствора диметиламиноазобензола и 1% спиртового раствора фенолфталеина (в последнее время чаще пользуются раствором фенолового красного). В присутствии свободной соляной кислоты диметиламиноазобензол приобретает красное окрашивание. Заметив уровень NaOH бюретке, из нее по каплям приливают NaOH в стаканчик с соком до окрашивания жидкоти в розовато-оранжевый цвет (цвет семги), который соответствует моменту нейтрализации вободной соляной кислоты. Заметив новое положение мениска NaOH, продолжают титрование. Жидкость сначала становится желтой, затем снова красной: после нейтрализации всей кислоты краснеет фенолфталеин. Снова отмечают показания бюретки: число, равное количеству миллилитров NaOH, потраченной при первом этапе титрования, умноженное на 20, соответствует величине свободной соляной кислоты. Число, равное количеству NaOH, израсходованного на все титрование (от красного вновь до красного цвета), также умноженное на 20, соответствует величине общей кислотности. Она представляет сумму всех содержащихся в желудке кислых продуктов: свободной и связанной соляной кислоты, органических кислот, кислых фосфатов. Связанной называется недиссоциированная соляная кислота белково-
солянокислых молекул желудочного сока. Некоторое количество белков имеется в желудочном соке и в норме (пепсин, гастромукопротеин); при гастрите, кровоточащей язве, распаде опухоли количество белков в желудке увеличивается, а с ними нарастает и количество связанной соляной кислоты. Ее определяют косвенным путем, титруя отдельные порции сока (по 5 мл) в присутствии ализаринсульфоновокислого натрия, который имеет желтый цвет при наличии любых свободных кислот; при их нейтрализации цвет переходит в фиолетовый.
Вычитая из общей кислотности количество миллилитров NaOH, потраченной на титрование с ализарином (умноженное на 20), узнаем количество связанной соляной кислоты. Показатели кислотности, принимавшиеся в течение десятилетий за норму, в последнее время пересмотрены. Так, считалось, что у здоровых людей натощак свободная соляная кислота либо отсутствует, либо содержание ее не превышает 10-20 т. е. Нормой кислотности после проб-
ного завтрака считали 20-40 т. е. для свободной соляной кислоты и 40-60 т. е. для общей
кислотности. Многочисленные исследования здоровых людей показали, что только у 50% из
них кислотность соответствует указанным цифрам, а у остальных 50% она оказывается ниже
или выше, что является их конституциональной особенностью. Все же показатели общей
кислотности ниже 20 т. е. должны рассматриваться как гипоацидные, выше 100 т. е. - гипе-
рацидные. Диагностически важно выявление полного отсутствия соляной кислоты. Отсут-
ствие в желудочном соке свободной соляной кислоты после введения максимальной дозы ги-
стамина получило название гистаминрефрактерной ахлоргидрии и может свидетельствовать
об атрофическом процессе в слизистой оболочке желудка.
Показатели кислотности (концентрации кислоты) не дают полной характеристики кисло-
тообразующей функции желудка. Для более полного представления о кислотообразовании
необходимо рассчитывать дебит-час соляной кислоты - показатель продукции соляной кис-
лоты (количество кислоты, выработанное желудком за час). Для расчета дебит-часа необхо-
димо показатель концентрации кислоты в желудочном соке умножить на часовой объем се-
креции и разделить на число, по отношению к которому указана концентрация кислоты: если
концентрация кислоты выражена в мг%, то на 100, а если в мэкв/л, то на 1000.
Кислотность в титрационных единицах можно записать как концентрацию кислоты в
мг%, если умножить показатель кислотности на 3,65, так как весовое значение титрационной
единицы по массе - это 3,65 мг соляной кислоты или 0,1 мэкв в 100 мл сока. Таким об-
разом, например, кислотность 60 т. е. можно выразить как (3,65 60) мг%, или 60 мэкв/л, или
60 ммоль/л соляной кислоты. Показатели желудочной секреции в различные фазы и при при-
менении различных стимуляторов приведены в Приложении 1.
Так как не всем больным можно вводить зонд (противопоказания: опухоль желудка, сте-
ноз пищевода, аневризма аорты и др.) и не всем удается его проглотить, давно ведутся поис-
ки беззондового определения кислотности. Еще в 1905 г. Сали предложил простой способ,
который состоит в следующем: больному дают проглотить маленький мешочек из тонкой ре-
больной съедает обычный обед. В случае содержания в желудке соляной кислоты кетгут
переваривается, метиленовый синий растворяется в желудке и через некоторое время окра-
шивает мочу. За последнее десятилетие предложен ряд проб, основанных на использовании
ионообменных смол. В пилюли из этих смол добавляют вещество, которое вытесняется из
них соляной кислотой желудка, а затем выделяется с мочой. Применяют пилюли с хинином,
с красителем азур-1 и др. Эти способы довольно надежны, но дают возможность только вы-
яснить наличие или почти полное отсутствие соляной кислоты в желудке и не заменяют ко-
личественного ее определения. Применять эти методы можно только у больных с нормаль-
ной функцией почек.
В последние годы для изучения кислотности (точнее, рН) желудочного сока применяют
новый и весьма перспективный радиотелеметрический метод (эндорадиозондирование).
Вторым важным моментом при изучении желудочного сока является определение его
переваривающей способности, преимущественно по степени переваривания белка.
Простейший из способов определения пептической активности сока предложен Меттом в
1899 г. В пробирку с желудочным соком (подкисленным, если в нем отсутствует свободная соляная кислота) опускают узкие стеклянные трубочки, заполненные денатурированным яичным белком, и ставят в термостат. Через сутки измеряют линейкой высоту трубочки (в мм), освободившейся от белка. При нормальном содержании пепсина суммарная длина с обоих концов трубочки должна составлять 6-2 мм. В настоящее время широко применяется унифицированный метод В. Н. Туголукова, дающий более точные результаты. В две центрифужные пробирки (с точной и мелкой градуировкой в нижней части) наливают 2% раствор сухой плазмы и приливают разведенный в соотношении 1:100 исследуемый желудочный сок (в одну из пробирок приливают предварительно прокипяченный сок). Обе пробирки ставят в термостат на 20 ч. После этого к обеим пробиркам приливают раствор трихлоруксусной кислоты и, хорошо перемешав, центрифугируют. По уменьшению объема выпавшего белка судят о переваривающей способности желудочного сока. Сопоставив полученные величины и результаты подобных опытов с различными разведениями чистого сухого пепсина, можно выразить содержание пепсина в желудочном соке в миллиграммах.
При необходимости определить пепсиногенобразующую функцию желудка, не применяя
зондирования, прибегают к определению пепсиногена в моче (уропепсиногена). Установлено, что пепсиноген не полностью выделяется в желудок, небольшая часть его (около 1%) проникает в кровь и выделяется с мочой, что свидетельствует о выработке его в желудке.
Определение уропепсиногена производится аналогично определению пепсина в желудочном соке либо по створаживанию молока, либо методом В. Н. Туголукова.
Некоторое диагностическое значение имеет определение в желудочном соке молочной
кислоты. Она появляется в желудке либо в результате жизнедеятельности палочки молочнокислого брожения, вегетирующей в желудке лишь в отсутствие соляной кислоты, либо при наличии злокачественной опухоли желудка, в клетках которой гликолиз протекает по анаэробному типу с образованием молочной кислоты. Следовательно, наличие ее не является патогномоничным для опухоли, но требует тщательного обследования больного с целью ее исключения. Один из способов определения молочной кислоты - реакция Уффельманна. В пробирку на ⅔ее объема наливают 1-% раствор фенола и прибавляют 2- капли 10% раствора хлорного железа. Реактив приобретает темно-фиолетовое окрашивание. Наклонив пробирку, по стенке ее медленно опускают 2- капли желудочного сока. При наличии молочной кислоты опустившиеся на дно пробирки капли сока оказываются окрашенными молочнокислым железом в ярко-желтый цвет.
Билет №31
1) Выбухание в левой половине живота может наблюдаться при значительном увеличении
селезенки (например, при хроническом миелолейкозе), что подтверждается пальпацией. При исследовании системы кроветворных органов перкуссия имеет ограниченное
значение: она используется лишь для ориентировочного определения размеров селезенки.
Вследствие того, что селезенка окружена полыми органами (желудок, кишечник),
определить ее размеры и границы этим методом нельзя.
Перкуссию проводят в положении больного стоя или лежа на правом боку.
Перкутировать нужно очень тихо - от ясного звука к тупому; лучше всего пользоваться
методом Образцова. Для определения поперечника селезеночной тупости перкуссию
ведут по линии, располагающейся на 4 см латеральнее левой реберно-суставной линии
(эта линия соединяет грудино-ключичное сочленение со свободным концом XI ребра). В
норме селезеночная тупость определяется между IX и XI ребрами; ее размер 4-6 см.
Длинник селезенки заходит медиальнее реберно-суставной линии; перкуторный размер
тупости длинника селезенки равен 6-8 см. Увеличение селезенки наблюдается при некоторых острых и хронических
инфекционных заболеваниях (брюшной и возвратные тифы, болезнь Боткина, сепсис,
малярия и др.), циррозах печени, тромбозе или сдавливании селезеночной вены, а также
при многих заболеваниях кроветворной системы (гемолитические анемии,
тромбоцитопеническая пурпура, острые и хронические лейкозы). Значительное
увеличение селезенки носит название спленомегалии (от греч. splen - селезенка, megas
Большой). Наибольшее увеличение селезенки наблюдается в конечной стадии
хронического миелолейкоза, при котором она нередко занимает всю левую половину
живота, а своим нижним полюсом уходит в малый таз.
2) По времени появления шума в период систолы или
диастолы различают систолический и диастолический
Систолический шум возникает в тех случаях, когда
во время систолы кровь, перемещаясь из одного
отдела сердца в другой или из сердца в крупные
сосуды, встречает на своем пути сужение. Систолический шум выслушивается при стенозе
устья аорты или легочного ствола, так как при этих пороках во время изгнания крови из
желудочков на пути кровотока возникает препятствие - сужение сосуда (систолический
шум изгнания). Систолический шум выслушивается также при недостаточности митрального
и трехстворчатого клапанов. Его возникновение объясняется тем, что во время систолы
желудочков кровь поступает не только в аорту и легочный ствол, но и назад в предсердие
через не полностью прикрытое митральное (или трикуспидальное отверстие), т. е. через
узкую щель (систолический шум регургитации).
Диастолический шум возникает в тех случаях, когда имеется сужение на пути кровотока и
появляется в фазе диастолы. Он выслушивается при сужении левого или правого
предсердно-желудочкового отверстия, поскольку при этих пороках кровь во время диастолы
поступает из предсердий в желудочки через имеющееся сужение. Диастолический шум
возникает и при недостаточности клапана аорты или легочного ствола за счет обратного
кровотока из сосудов в желудочки через щель, образующуюся при неполном смыкании
створок измененного клапана.
Локализация шума соответствует месту наилучшего выслушивания того клапана, в
области которого этот шум образовался; лишь в некоторых случаях шумы лучше
выслушиваются в отдалении от места возникновения при условии их хорошей
проводимости. Шумы хорошо проводятся по направлению тока крови; они лучше
выслушиваются в той области, где сердце ближе прилежит к грудной клетке и где оно не
прикрыто легкими.
Систолический шум при недостаточности митрального клапана лучше всего
выслушивается на верхушке сердца; по плотной мышце левого желудочка он может
проводиться в подмышечную область либо по ходу обратного кровотока из левого
желудочка в левое предсердие - во второе и третье межреберья слева от грудины.
Диастолический шум при сужении левого предсердно-желудочкового отверстия обычно
выслушивается на ограниченном участке в области верхушки сердца.
Систолический шум при стенозе устья аорты слышен во втором межреберье справа от
грудины. Как правило, он хорошо проводится по ходу кровотока на сонные артерии. Так как
для этого порока характерен грубый и громкий (пилящий, скребущий) шум, он может
определяться при аускультации над всей областью сердца и проводиться в межлопаточное
пространство.
Диастолический шум при недостаточности клапана аорты часто лучше выслушивается
не над аортальным клапаном, а в точке Боткина-Эрба, куда он проводится по ходу
обратного кровотока из аорты в левый желудочек.
Систолический шум при недостаточности правого предсердно-желудочкового
(трехстворчатого) клапана наиболее хорошо прослушивается у основания мечевидного
отростка грудины, поскольку здесь правый желудочек ближе всего прилежит к грудной
стенке. Отсюда он может проводиться кверху и вправо, в сторону правого предсердия. При
редко встречающемся пороке - сужении правого предсердно-желудочкового отверстия -
диастолический шум выслушивается на ограниченном участке у основания мечевидного
отростка грудины.__
3) Под бронхитом (bronchitis) понимают острое или хроническое диффузное воспаление слизистой оболочки (эндобронхит) или всей стенки бронхов (пан-бронхит). Различают первичные бронхиты, обусловленные изолированным первичным поражением бронхиального дерева (например, ри курении, воздействии загрязненной атмосферы), и вторичные, этиологически связанные с наличием в организме очагов хронической инфекции (риносинуситы, хронический абсцесс легких и р.), а также являющиеся осложнением других заболеваний-кори, коклюша, краснухи, туберку-
Похожая информация.
Печеночная тупость часто исчезает при разрывах желудка и исключительно редко — при разрывах кишечника. В более позднем периоде нарастают симптомы перитонита: постепенно увеличивается метеоризм, появляется икота, рвота, язык становится обложенным и сухим, симптом Щеткина — Блюмберга отмечается по всему животу.
Газы не отходят. Стул задержан; при пальцевом исследовании прямой кишки (или при пальпации ее через влагалище) отмечается болезненность; иногда имеет место нависание передней стенки прямой кишки, выпячивание дугласовой складки.
Пульс частый и малый. При внутреннем кровотечении из паренхиматозных органов и сосудов на почве травмы брюшной полости пострадавшему угрожает смерть от шока и кровопотери, а при нарушении целости полых органов, в том числе и мочевого пузыря, — еще и от прободного перитонита.
Неотложная помощь и госпитализация. Все больные с тупой травмой живота не только при безусловном повреждении органов брюшной полости и забрюшинного пространства, но и при малейшем подозрении на него подлежат немедленной госпитализации в хирургическое отделение. Обезболивающие препараты вводить нельзя. Лишь при необходимости длительной транспортировки как элемент противошоковой терапии можно ввести подкожно 1 мл 2% раствора промедола.
«Справочник по оказанию скорой и неотложной помощи», Е.И. Чазова
Контузия глаза Возникает вследствие воздействия на глаз тупой силы. Контузия может быть прямой, если тупая сила оказывает непосредственное действие на глаз (удар по глазу веткой, кулаком и т. п.), и непрямой, если повреждающий предмет не соприкасается непосредственно с глазом, а воздействует на окружающие его ткани (кости черепа, лица, орбиты) или на более отдаленные участки тела…
Гемоторакс, иногда осложняющий закрытые повреждения грудной клетки с переломом ребер или повреждением легкого, обычно не достигает опасных размеров и при нем не всегда требуется хирургическое вмешательство. Симптомы при небольшом гемотораксе мало выражены. При массивном внутриплевральном кровотечении отмечаются бледность кожных покровов, частый и малого наполнения пульс, падение артериального давления, дыхательная недостаточность. При перкуссии грудной клетки определяется…
Различают полные и неполные вывихи в акромиальном и грудинном сочленении. Вывихи акромиального конца ключицы возникают вследствие прямой травмы. При полном вывихе в отличие от неполного, помимо разрыва связок акромиально-ключичного сочленения, происходит разрыв ключично-клювовидной связки. Вывихи грудинного конца ключицы чаще являются результатом непрямой травмы при резком отведении руки кзади. Наиболее часто встречается предгрудинный вывих, затем надгрудинный…
Переломы фаланг пальцев кисти возникают преимущественно под влиянием прямого удара. Различают внутрисуставные, околосуставные переломы и переломы тела фаланг. Наиболее часто наблюдаются переломы основных фаланг. Переломы ногтевой фаланги в большинстве случаев связаны с прямой травмой, например ударом молотком. В таких случаях образуется оскольчатый перелом, сопровождающийся подногтевой гематомой. При форсированном сгибании пальцев может иногда произойти отрыв сухожилия…
Вывихи пальцев стопы могут иметь место в плюсневофаланговом и межфаланговом сочленениях. Чаще всего происходит вывих I пальца. Симптомы. Пальцы укорочены и фиксированы в ненормальном положении. Основание первой фаланги располагается над головкой плюсневой кости. Переломы пальцев стопы встречаются при падении тяжести на ногу, при сдавлении пальцев. Симптомы. На месте перелома отмечается припухлость и боль при пальпации…
Печень при перкуссии дает тупой звук, но поскольку нижний край легкого частично прикрывает ее, то можно определить две верхних границы печеночной тупости: относительную (истинную) и абсолютную . На практике, как правило, определяют границы абсолютной тупости , верхнюю и нижнюю.
При перкуссии печени пациент должен находиться в горизонтальном положении. Палец-плессиметр располагают параллельно искомой границе.
Верхнюю границу абсолютной печеночной тупости можно определять по всем линиям, которые используются для нахождения нижнего края легких , но обычно ограничиваются перкуссией по правым окологрудинной, срединно-ключичной и передней подмышечной линиям. При этом пользуются тихой перкуссией. Перкутируют сверху вниз, от ясного звука до тупого. Найденную границу отмечают точками на коже по верхнему краю пальца-плессиметра, т. е. со стороны ясного звука. В норме верхняя граница абсолютной тупости печени находится на окологрудинной и срединно-ключичной линиях соответственно на верхнем и нижнем краях VI ребра и на передней подмышечной линии на VII ребре. Верхняя граница относительной тупости лежит на ребро выше. Для ее определения используют перкуссию средней силы.
Нижнюю границу абсолютной печеночной тупости определяют по передней подмышечной, срединно-ключичной и окологрудинной линиям справа, по передней срединной линии, слева - по окологрудинной. Перкутируют снизу вверх от тимпанического звука до тупого.
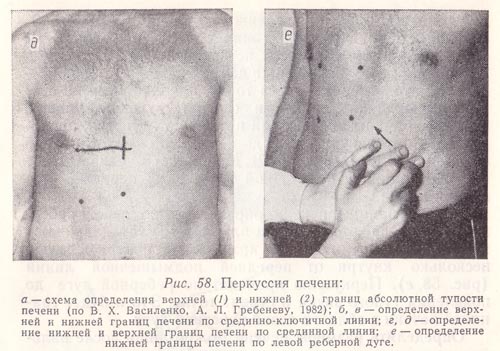
Рис. 58. Перкуссия печени:
а - схема определения верхней (1) и нижней (2) границ абсолютной тупости печени (по В. X. Василенко, А. Л. Гребеневу, 1982);
б, в - определение верхней и нижней границ печени по срединно-ключичной линии;
г, д - определение нижней и верхней границ печени по срединной линии;
е - определение нижней границы печени по левой реберной дуге.
Найденную границу отмечают на коже точками по нижнему краю пальца-плессиметра, т. е. со стороны тимпанита.
У здорового человека нормостенического телосложения нижняя граница печеночной тупости на левой окологрудинной линии располагается по нижнему краю левой реберной дуги, на передней срединной - на границе между верхней и средней третями расстояния от мечевидного отростка до пупка, на правой окологрудинной - на 1,5- 2 см ниже нижнего края правой реберной дуги, на срединно-ключичной - по нижнему краю правой реберной дуги, на передней подмышечной линии - по нижнему краю X ребра.
У лиц астенического телосложения нижний край печени располагается несколько ниже, а гиперстенического - выше, чем у нормостеников, но это в основном касается лишь границы, располагающейся по передней срединной линии. В вертикальном положении больного нижний край печени смещается вниз на 1-1,5 см.
Границы печени можно определять и по методу Курлова . С этой целью по срединно-ключичной линии справа находят верхнюю границу абсолютной тупости печени, а также ее нижний край (рис. 58, б, в), и по передней срединной линии определяют нижнюю границу (рис. 58, а). Верхняя граница на этой линии условна (установить ее невозможно, так как здесь печень граничит с сердцем, которое при перкуссии также дает тупой звук). Для определения этой границы через точку, находящуюся на срединно-ключичной линии и соответствующую уровню верхней границы абсолютной печеночной тупости, проводят горизонтальную линию до пересечения ее с передней срединной линией (рис. 58, д). Место пересечения и будет верхней границей печеночной тупости по передней срединной линии.
Затем границы печени определяют по левой реберной дуге. Для этого палец-плессиметр устанавливают перпендикулярно нижнему краю левой реберной дуги, несколько кнутри от передней подмышечной линии (рис. 58, е). Перкуссию проводят по реберной дуге до появления тупого звука и ставят точку. Это и будет границей печени в области левой реберной дуги.
Определить размеры печени можно лишь после пальпации ее нижнего края, позволяющей уточнить его локализацию, а также получить представление о его очертаниях, форме, консистенции, болезненности и особенностях поверхности самой печени.
Перкуссия печени (рис. 429)
Положение печени в брюшной полости таково, что она прилежит к грудной стенке лишь частью верхне-передней поверхнос-
Рис. 429. Перкуторные границы печени по топографическим линиям. На тени печени точками обозначены границы абсолютной печеночной тупости, разница между относительной и абсолютной печеночной тупостью 1-2 см (одно или два ребра), что зависит от типа конституции.
 ти. Верхняя ее часть, как и купол диафрагмы, отходит от грудной стенки вглубь грудной полости, частично прикрываясь легким. Соседство печени, как плотного органа, с воздухо(газо)носными органами (сверху легкие, снизу кишечник и желудок) создает благоприятные условия для перкуторного определения ее границ, размеров и конфигурации.
ти. Верхняя ее часть, как и купол диафрагмы, отходит от грудной стенки вглубь грудной полости, частично прикрываясь легким. Соседство печени, как плотного органа, с воздухо(газо)носными органами (сверху легкие, снизу кишечник и желудок) создает благоприятные условия для перкуторного определения ее границ, размеров и конфигурации.
При перкуссии печени используются обычные топографические ориентиры - ребра и условные вертикальные линии грудной клетки. Вначале определяются верхние, а затем нижние границы печени. Сверху выделяют две границы печеночной тупости - относительную и абсолютную.
Относительная печеночная тупость - это граница между ясным легочным звуком и притуплением, обусловленным глубоко лежащим куполом диафрагмы. Эта граница близка к истинной, она чаще совпадает с границей, определенной с помощью УЗИ и компьютерной томографии. Однако перкуторно эту границу не всегда легко найти из-за глубины расположения, особенно у полных пациентов и гиперстеников. Поэтому в практике часто ограничиваются определением лишь абсолютной печеночной тупости, то есть, верхней границы печени, не прикрытой краем легкого, что соответствует нижним границам легкого. На наш взгляд, постоянно ориентироваться при оценке размеров печени на абсолютную печеночную тупость надо с известной поправкой и осторожностью. В клинике немало примеров, когда нижний край легкого находится «на месте», а купол диафрагмы значительно поднят вверх. Это наблюдается при релаксации диафрагмы, поддиафрагмальном абсцессе, эхинококкозе печени, раке печени. В этих случаях ошибка определения размеров печени может быть значительной.
Относительная печеночная тупость определяется, в первую очередь, по правой срединно-ключичной линии, затем по средней подмышечной и лопаточной линиям. Используется посредственная громкая перкуссия. Сила удара зависит от физического развития человека: чем он крупнее, тем сильнее должен быть удар по пальцу-плессиметру вплоть до сильной пальпаторной перкуссии. Этим достигается проникновение перкуторной волны на глубину 7-9 см.
Перкуссия начинается от межреберья по срединно-клю-
чичной линии с последовательным перемещением пальца вниз на 1-1,5 см, надо лишь учитывать некоторое различие звука над ребрами и межреберьями, а также то, что переход от ясного легочного звука к притупленному будет постепенным. Первое заметное
притупление на фоне ясного легочного звука будет соответствовать границе относительной печеночной тупости. Для точности перкуссию лучше повторить 2-3 раза. По подмышечной линии перкуссию начинают от IV-V ребра, по лопаточной линии - от средины лопатки.
Верхняя граница относительной печеночной тупости по срединно-ключичной линии при спокойном дыхании у здорового человека находится на уровне V ребра, ее отмечают по верхнему краю пальца-плессиметра. Верхняя граница по средней подмышечной линии находится на уровне VII ребра, по лопаточной линии - на IX ребре.
Для определения верхней границы абсолютной печеночной тупости применяется тихая перкуссия по принципу определения нижнего края легкого. Граница верхней абсолютной печеночной тупости по срединно-ключичной линии находится на VI ребре (нижний край VI или верхний край VII ребра), по средней аксиллярной линии - на VIII ребре, по лопаточной - на X ребре. Разница между относительной и абсолютной печеночной тупостью лежит в пределах 1 -2 ребер.
Перкуссия нижней границы абсолютной печеночной тупости спереди и сбоку представляет определенные трудности из-за близкого расположения полых органов, дающих высокий тимпанит, скрадывающий тупой звук. При перкуссии сзади трудности обусловлены слиянием печеночной тупости с тупым звуком толстых поясничных мышц, правой почки. Различить их невозможно.
Тимпанит брюшной полости при перкуссии печени спереди и сбоку может значительно (на 2-3 см)«уменьшить» истинные размеры печени, особенно если вздутые петли кишок поднимаются между реберной дугой и печенью, что способствует также оттеснению печени назад. Поэтому результаты перкуссии печени должны оцениваться с известной осторожностью.
Для определения нижней границы печени по передней и боковой поверхности используется только тихая илитишайшая перкуссия. Можно пользоваться методом непосредственной перкуссии, нанося легкие удары мякотью конечной фаланги среднего пальца непосредственно по брюшной стенке (методика Ф.Г. Яновского).
При перкуссии обычным способом палец-плессиметр располагается горизонтально параллельно предполагаемому краю печени. Исследование обычно начинают от уровня пупка и проводят по вертикальным топографическим линиям: по правой срединно-ключичной;
По правой парастернальной;
По передней подмышечной справа;
По средней подмышечной;
По передней срединной;
По левой парастернальной.
Перемещение пальца вверх во время перкуссии должно быть не более 1 -1,5 см и до момента перехода тимпанического звука в абсолютно тупой. По каждой линии делается отметка по наружному краю пальца-плессиметра, то есть снизу. Соединив точки, можно получить представление о положении нижнего края печени, его конфигурации.
У здорового нормостеника нижний край печени располагается:
по правой срединно-ключичной линии - у края реберной дуги;
По правой парастернальной линии - на 2 см ниже края реберной дуги;
По передней подмышечной линии справа - на IX ребре;
по средней подмышечной линии справа - на X ребре;
по передней срединной линии - на 3-6 см ниже края мечевидного отростка,
по левой парастернальной линии - у края реберной дуги (VII-
VIII ребро).
У астеников нижний край печени по срединной линии находится на средине расстояния от основания мечевидного отростка до пупка, у гиперстеников с широкой грудной клеткой - на уровне верхней трети этого расстояния, а иногда у вершины мечевидного отростка. При большом газовом пузыре желудка, вздутом кишечнике, а также при краевом положении печени (разворот печени по фронтальной оси назад) нижний край печени иногда найти невозможно.
Наибольшее распространение в клинической практике получила методика оценки размеров печени по М.Г. Курлову (рис. 430). Используя обычную посредственную перкуссию, определяются три размера печени:
первый размер - срединно-ключичный; перкуссия проводится по срединно-ключичной линии сверху доотносительной и абсолютной печеночной тупости и снизу; он отражает размер (толщину) правой доли печени;
второй размер - срединный размер; верхнюю точку перкуторно не определяют из-за слияния сердечной и печеночной тупости,
 Рис. 430.
Перкуторное определение границ и размеров печени по М.Г. Курлову.
Рис. 430.
Перкуторное определение границ и размеров печени по М.Г. Курлову.
А. Рисунок отражает положение пальца при перкуссии, место начала и завершения перкуссии. Срединно-ключичный размер:
- начало перкуссии от межреберья справа;
- верхняя граница относительно печеночной тупости находится на V ребре, абсолютной - на VI ребре;
-
- нижняя граница печени находится у края реберной дуги. Срединный размер:
- за верхний уровень печени берется основание мечевидного отростка (уровень купола диафрагмы);
- начало перкуссии снизу от уровня пупка;
- нижняя граница печени находится чуть выше средины расстояния от мечевидного отростка до пупка (зависит от типа конституции).
Косой размер:
- верхней точкой служит основание мечевидного отростка;
Начало перкуссии от левой срединно-ключичной линии, перкутируют по реберной дуге;
Нижняя граница тупости находится на пересечении левой парастернальной линии и реберной дуги.
Б. А-Б - срединно-ключичный размер, от относительной печеночной тупости равен 12 см, от абсолютной печеночной тупости (А 1 -Б) равен 10 см. Этот размер отражает толщину правой доли. В-Г - срединный размер равен - 9 см, отражает толщину левой доли. В-Д - косой размер равен 8 см, отражает длину левой доли.
Формула размеров печени по М.Г. Курлову: для мужчин = 12(10), 9, 8 для женщин - на 1 -2 см меньше, чем у мужчин.
ее находят проведением перпендикуляра от точки относительной печеночной тупости до его пересечения со срединной линией; это чаще соответствует основанию мечевидного отростка (уровень диафрагмы); нижняя точка второго размера определяется перкуссией от уровня пупка до печеночной тупости. Второй размер отражает толщину печени в средней ее части - то есть толщину левой доли;
третий размер - перкуссия начинается с определения нижней границы печени у края левой реберной дуги, палец-плессиметр устанавливается перпендикулярно реберной дуге на уровне срединно-ключичной линии и перкутируют по реберной дуге вверх до появления печеночной тупости; измерение производится от найденной точки до основания мечевидного отростка; этот размер отражает длину левой доли печени.
Для нормостеника со средним ростом размеры печени по М.Г. Курлову примерно равны:
Первый - 12 см при измерении от относительной печеночной тупости; 10 см при измерении отабсолютной печеночной тупости;
Второй - 9 см;
Третий - 8 см.
У женщин размеры печени на 1-2 см меньше, чем у мужчин. При высоком и низком росте делается поправка на 2 см на каждые 10 см отклонения от среднего роста.
Существует вариант определения размеров печени по М.Г. Курлову, при нем перкуторно определяется лишь верхняя точка I размера. Нижние точки всех трех размеров устанавливаются пальпаторно.
Такая модификация в ряде случаев может дать более точные результаты, особенно при вздутии живота.
Результаты исследования размеров печени по М.Г. Курлову могут быть записаны в виде формулы:
Перкуторные показатели размеров печени могут существенно отличаться от нормальных из-за истинной патологии печени, приводящей к увеличению или уменьшению органа. Однако в ряде случаев при нормальном состоянии печени перкуторные данные могут быть завышены или занижены (ложное отклонение). Это бывает при патологии соседних органов, дающих тупой звук, сливающийся с печеночным, или тимпанический, «поглощающий» печеночную тупость.
Истинное увеличение всех трех размеров печени чаще связано с диффузным поражением печени при гепатите, гепатоцеллюлярном раке печени, эхинококкозе, амилоидозе, жировом перерождении, внезапном нарушении оттока желчи, циррозе, абсцедировании, а также при сердечной недостаточности. Следует подчеркнуть то, что увеличение печени всегда сопровождается смещением в основном ее нижней границы, верхняя почти всегда остается на прежнем уровне.
Ложное увеличение размеров печеночной тупости наблюдается при возникновении уплотнения в нижней доле правого легкого, скоплении жидкости в правой плевральной полости, при осумкованном диафрагмальном плеврите, поддиафрагмальном абсцессе, релаксации диафрагмы, а также при значительном увеличении желчного пузыря, опухоли брюшной полости, располагающейся в правом подреберье.
Истинное уменьшение размеров печени бывает при острой атрофии печени и атрофическом варианте цирроза печени.
Ложное уменьшение печеночной тупости отмечается при прикрытии печени вздутыми легкими (эмфизема), вздутыми кишками и желудком, при пневмоперитонеуме, при скоплении воздуха над печенью из-за прободения язвы желудка и двенадцатиперстной кишки, а также при краевом положении («запрокидывании») печени.
Исчезновение печеночной тупости может быть по следующим причинам:
Пневмоперитонеум;
Пневмоперитонит при прободении брюшной стенки, прободении желудка и кишечника;
Крайняя степень желтой атрофии печени («блуждающая печень»);
Выраженный поворот печени вокруг фронтальной оси - краевое я вверх или вниз. Смещение их вверх может быть обусловлено высоким внутрибрюшным давлением при беременности, ожирении, асците, кисте брюшной полости очень больших размеров, а также при уменьшении объема правого легкого (сморщивание, резекция) и релаксации правого купола диафрагмы.
Одновременное смещение верхних и нижних границ вниз возможно при выраженной эмфиземе легких, висцероптозе, правостороннем напряженном пневмотораксе.
Перкуссия желчного пузыря (рис. 431)
Перкуссия желчного пузыря при нормальных его размерах малоинформативна. Это обусловлено тем, что он выступает ниже края печени не более, чем на 0,5-1,2 см. Лишь при увеличении желчного пузыря можно получить зону тупого (притупленного) звука над местом его проекции на брюшную стенку: пересечение края реберной дуги с наружным краем правой прямой мышцы живота.
Для перкуссии палец-плессиметр укладывается на брюшной стенке на уровне пупка горизонтально так, чтобысредина второй фаланги находилась у наружного края прямой мышцы. Используя тихую или тишайшую перкуссию, палец медленно перемещается вверх к реберной дуге. Совпадение уровня притупления с границей нижнего края печени свидетельствует о нормальных размерах желчного пузыря.
