Qué causa la ptosis del párpado superior. Ptosis del párpado superior: ¿qué la causa y cómo combatirla? Causas de la ptosis del párpado.
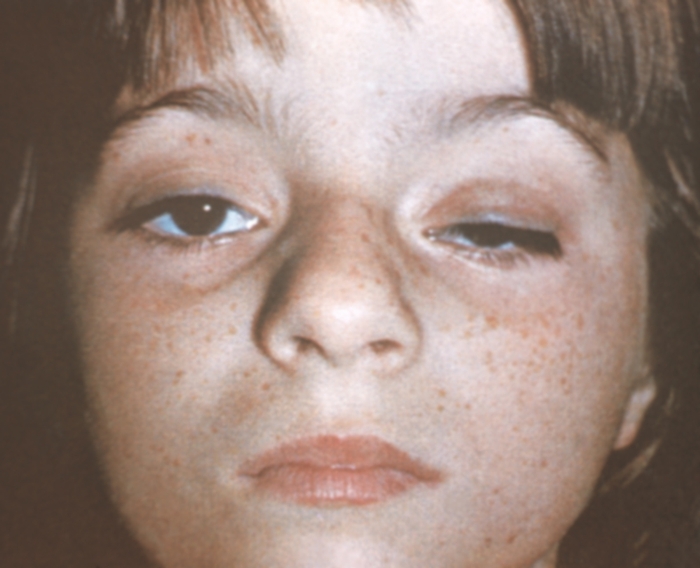
La ptosis del párpado, o blefaroptosis, es una caída del párpado superior en relación con el borde del iris de más de 2 mm. No se trata sólo de un defecto cosmético, sino que puede ser síntoma de una determinada patología y provocar, especialmente en niños, una disminución persistente de la agudeza visual.
Síntomas y clasificación de la ptosis y aparición de ptosis del párpado superior.
Los principales síntomas son:
- blefaroptosis visualmente perceptible;
- expresión facial somnolienta (con lesiones bilaterales);
- formación de arrugas en la piel de la frente y ligero levantamiento de las cejas al intentar compensar la ptosis;
- aparición rápida de fatiga ocular, sensación de malestar y dolor al forzar los órganos de la visión, lagrimeo excesivo;
- la necesidad de hacer un esfuerzo para cerrar los ojos;
- estrabismo que aparece con el tiempo o de forma inmediata, disminución de la agudeza visual y visión doble;
- “Postura del observador de estrellas” (echar ligeramente la cabeza hacia atrás), especialmente característica de los niños y siendo una reacción adaptativa encaminada a mejorar la visión.
El mecanismo de desarrollo de estos síntomas y de la ptosis en sí es el siguiente. El funcionamiento motor del párpado y el ancho de la fisura palpebral dependen del tono y las contracciones:
- El elevador del párpado superior (músculo elevador), que controla la posición vertical de este último;
- El músculo orbicular de los ojos, que permite cerrar el ojo de forma constante y rápida;
- El músculo frontal, que promueve la contracción y compresión del párpado con la mirada máxima hacia arriba.
El tono y la contracción se llevan a cabo bajo la influencia de impulsos nerviosos que llegan a los músculos circular y frontal desde el nervio facial. Su núcleo está ubicado en el tronco del encéfalo en el lado correspondiente.
El músculo elevador del párpado superior está inervado por un grupo de neuronas (haces derecho e izquierdo del núcleo caudal central), que forman parte del núcleo del nervio oculomotor, también ubicado en el cerebro. Están dirigidos a los músculos propios y del lado opuesto.
Vídeo: Ptosis del párpado superior.
Clasificación de la ptosis
Puede ser bilateral y unilateral (en el 70%), verdadero y falso (pseudoptosis). La falsa ptosis es causada por un exceso de volumen de piel y tejido subcutáneo, hernia palpebral, estrabismo, disminución de la elasticidad de los globos oculares y, por regla general, es bilateral, con excepción de la patología endocrina unilateral del ojo.
Además, se hace una distinción entre caída de los párpados fisiológica y patológica. Los grupos de nervios anteriores están asociados con el sistema nervioso simpático, la retina, el hipotálamo y otras estructuras del cerebro, así como con las regiones frontal, temporal y occipital de la corteza cerebral. Por tanto, el grado de tono muscular y el ancho de la fisura palpebral en el estado fisiológico están en estrecha relación con el estado emocional de una persona, cansancio, enfado, sorpresa, reacción al dolor, etc. La blefaroptosis en este caso es bilateral y es inestable, de naturaleza relativamente a corto plazo.
La ptosis patológica se presenta con lesiones o procesos inflamatorios del globo ocular o de los músculos que mueven el párpado, con procesos inflamatorios de las meninges y con trastornos a varios niveles (nuclear, supranuclear y hemisférico) en el sistema nervioso conductor con infartos y tumores cerebrales, trastornos de inervación simpática y transmisión de impulsos nerviosos a los músculos, en caso de daño a las raíces superiores de la médula espinal, daño al plexo braquial (plexopatía), etc.
Dependiendo del grado de la condición patológica, existen:
- Ptosis parcial, o grado I, en la que 1/3 de la pupila queda cubierta por el párpado superior.
- Incompleto (II grado): cuando se cubre la mitad o 2/3 del alumno.
- Completo (III grado): cobertura completa de la pupila.
Según la causa, la blefaroptosis se divide en:
- Congénito.
- Adquirido.
Patología congénita
La ptosis congénita del párpado superior ocurre:
- Con el síndrome de Horner congénito, en el que la ptosis se combina con constricción de la pupila, dilatación de los vasos conjuntivales, debilitamiento de la sudoración en la cara y una localización más profunda del globo ocular apenas perceptible;
- Con síndrome de Marcus-Hun (sincinesia palpebromandibular), que es un párpado caído que desaparece al abrir la boca, masticar, bostezar o mover la mandíbula inferior hacia el lado opuesto. Este síndrome es consecuencia de una conexión patológica congénita entre los núcleos de los nervios trigémino y oculomotor;
- Con el síndrome de Duane, que es una forma congénita rara de estrabismo, en la que no hay capacidad de mover el ojo hacia afuera;
- Como ptosis aislada causada por la ausencia total o desarrollo anormal del músculo elevador o su tendón. Esta patología congénita muchas veces se hereda y casi siempre es bilateral;
- Con miastenia congénita o anomalías de la inervación del elevador;
- Etiología neurogénica, en particular con paresia congénita del tercer par de nervios craneales.
Vídeo: Ptosis congénita del párpado superior en niños.

Ptosis congénita del párpado superior en niños.
Ptosis adquirida
La ptosis adquirida suele ser unilateral y se desarrolla con mayor frecuencia como resultado de lesiones, cambios relacionados con la edad, tumores o enfermedades (accidente cerebrovascular, etc.), que provocan paresia o parálisis del elevador.
Convencionalmente, se distinguen las siguientes formas principales de condición patológica adquirida, que también pueden ser de carácter mixto:
aponeurótico
La causa más común es la caída involutiva del párpado superior relacionada con la edad como consecuencia de cambios distróficos y debilidad de la aponeurosis muscular. Con menos frecuencia, la causa puede ser una lesión traumática o un tratamiento prolongado con corticosteroides.
miogénico
Ocurriendo generalmente con miastenia gravis o síndrome miasténico, distrofia muscular, síndrome de blefarofimosis o como resultado de miopatías oculares.
neurogénico
Ocurre principalmente como resultado de alteraciones en la inervación del nervio oculomotor, con síndrome de aplasia de este último, paresia, síndrome de Horner, esclerosis múltiple, accidente cerebrovascular, neuropatía diabética, aneurismas intracraneales, migraña oftalmopléjica.
Además, la ptosis neurogénica también ocurre cuando se daña la vía simpática, que comienza en la región hipotalámica y la formación reticular del cerebro. La blefaroptosis asociada con daño al nervio oculomotor siempre se combina con dilatación de la pupila y alteración del movimiento ocular.
A menudo se produce una alteración en la transmisión de impulsos del nervio al músculo, como sus análogos (Dysport, Xeomin), en el tercio superior de la cara. En este caso, la blefaroptosis puede estar asociada con una función alterada.
cciones del propio párpado como resultado de la difusión de la toxina en el elevador. Sin embargo, la mayoría de las veces esta afección se desarrolla como resultado de una sobredosis local, la penetración o difusión de la sustancia en el músculo frontal, su relajación excesiva y el agravamiento del saliente del pliegue cutáneo.
Mecánico
O ptosis completamente aislada causada por inflamación y edema, lesiones aisladas del elevador, cicatrices, un proceso patológico en la órbita, por ejemplo, un tumor, daño en la parte anterior de la órbita, atrofia unilateral de los músculos faciales, por ejemplo, después de un derrame cerebral, formación tumoral significativa en el párpado.
Blefaroptosis del párpado superior tras blefaroplastia
Puede ser en forma de una de las formas enumeradas o una combinación de ellas. Ocurre como resultado de edema inflamatorio posoperatorio, daño a las vías de salida del líquido intercelular, como resultado de lo cual se altera su salida y también se desarrolla edema tisular, daño a los músculos o aponeurosis muscular, así como hematomas que limitan su función. daño a las terminaciones de las ramas nerviosas y formación de adherencias rugosas.
¿Cómo tratar esta condición patológica?


Ptosis adquirida de los párpados superiores.
Existen métodos de tratamiento conservadores y diversas técnicas quirúrgicas. Su elección depende de la causa y la gravedad de la patología. Como método auxiliar a muy corto plazo, se puede utilizar la corrección de la ptosis del párpado superior fijándolo con una tirita adhesiva. Este método se utiliza principalmente como método temporal y adicional cuando es necesario eliminar complicaciones en forma de fenómenos inflamatorios de la conjuntiva, así como en caso de complicaciones después de la terapia botulínica.
Tratamiento de la ptosis del párpado superior después de Botox, Dysport, Xeomin.
Se lleva a cabo administrando proserina, tomando dosis aumentadas de vitaminas “B 1” y “B 6” o introduciéndolas en soluciones mediante inyección, realizando fisioterapia (electroforesis con una solución de proserina, darsonval, galvanoterapia), terapia con láser, masaje de el tercio superior de la cara. Al mismo tiempo, todas estas medidas contribuyen sólo ligeramente a la restauración de la función muscular. La mayoría de las veces ocurre por sí solo dentro de 1 a 1,5 meses.
Terapia no quirúrgica
El tratamiento de la ptosis del párpado superior sin cirugía también es posible en la falsa blefroptosis o, en algunos casos, en la forma neurogénica de esta afección patológica. La corrección se lleva a cabo en salas de fisioterapia mediante el uso de los procedimientos de fisioterapia y masajes anteriores. También se recomienda el tratamiento en casa: masajes, gimnasia para tonificar y fortalecer los músculos del tercio superior del rostro, crema lifting, lociones con infusión de hojas de abedul, decocción de raíz de perejil, jugo de patata, tratamiento con cubitos de hielo con Infusión o decocción de hierbas apropiadas.
Los ejercicios gimnásticos para la ptosis del párpado superior incluyen:
- movimiento circular de los ojos, mirando hacia arriba, abajo, derecha e izquierda con la cabeza fija;
- abra los ojos tanto como sea posible durante 10 segundos, después de lo cual debe cerrar los ojos con fuerza y tensar los músculos durante 10 segundos (repita el procedimiento hasta 6 veces);
- sesiones repetidas (hasta 7) de parpadeo rápido durante 40 segundos con la cabeza inclinada hacia atrás;
- sesiones repetidas (hasta 7) de bajar los ojos con la cabeza echada hacia atrás, mantener la mirada en la nariz durante 15 segundos y seguido de relajación, etc.
Cabe señalar que todos los métodos de tratamiento conservadores no son principalmente terapéuticos, sino preventivos. A veces, en el primer grado de las formas de blefaroptosis anteriores, la terapia conservadora contribuye solo a una ligera mejora o desaceleración en la progresión del proceso.
En todos los demás casos de condición patológica y con blefaroptosis de grado II o III, es necesario el uso de métodos quirúrgicos.
Ptosis del párpado superior– cambios relacionados con la edad en músculos y tejidos causados por la gravedad, pero la patología puede ocurrir en el contexto de enfermedades de los sistemas nervioso y endocrino, a menudo se desarrolla con lesiones y procesos tumorales en el cuerpo y puede ser de naturaleza congénita y hereditaria.
La caída del párpado superior suele ser un cambio relacionado con la edad.
Síntomas del párpado superior caído
Blefaroptosis (ptosis)– una enfermedad oftalmológica caracterizada por una caída del párpado superior por debajo del borde del iris de 2 mm o más; la enfermedad comienza a desarrollarse con anomalías musculares.
Cómo se manifiesta la enfermedad:
- los arcos de las cejas pierden su curvatura;
- la cabeza está ligeramente echada hacia atrás;
- irritación de los ojos, conjuntivitis frecuente;
- los ojos se cansan rápidamente incluso con cargas mínimas;
- imagen borrosa;
- síndrome del ojo seco.
En el contexto de un párpado inminente, casi siempre se produce una disminución funcional de la agudeza visual.
Clasificación de la ptosis
La blefaroptosis puede ser congénita o adquirida, según el origen y la gravedad de la patología, la ptosis se divide en varios tipos: el código ICD 10 es H 02.4, la ptosis congénita es Q 10.0.
Tipos de patología:
- aponeurótico– ocurre cuando el músculo que levanta el párpado superior se estira y debilita, se desarrolla después del contorno plástico;
- neurogénico: una consecuencia de enfermedades del sistema nervioso, acompañada de constricción o dilatación de la pupila, un párpado está notablemente más bajo que el otro;
- miogénico: se desarrolla con miastenia gravis, la enfermedad se transmite al niño de la madre;
- mecánico: el resultado de cicatrices en el párpado, la entrada de un objeto extraño en el ojo;
- ptosis falsa: los pliegues de la piel crean la impresión de un párpado emergente;
- oncogénico: una consecuencia de procesos tumorales.
A los niños se les diagnostica con mayor frecuencia ptosis congénita distrófica y no distrófica, una forma neurogénica de la enfermedad.
Grados de ptosis
A medida que avanza la enfermedad, los párpados se caen cada vez más y cierran el ojo; con la ptosis senil, la patología se acompaña de una serie de síntomas adicionales.
1er grado de ptosis: parcial, la pupila está cerrada en 1/3
- En la etapa I de la ptosis relacionada con la edad, se forman pliegues en el párpado superior, círculos y bolsas debajo de los ojos, las cejas se elevan y se resalta el triángulo nasolabial.
- En la etapa II, se producen pliegues profundos entre las cejas, se forman muchas pequeñas arrugas alrededor de los ojos y los párpados descienden hasta las pestañas.
- En la etapa III, todos los signos se intensifican, los párpados caen, los ojos se cierran y el estado y apariencia de la piel empeora.
Antes y después de la cirugía de hemiptosis
Antes y después de la cirugía de ptosis parcial
Causas de la ptosis
La ptosis congénita se desarrolla debido a un subdesarrollo de los músculos del párpado superior, o a su ausencia total, y suele ir acompañada de ambliopía y estrabismo.
Causas: patologías hereditarias, anomalías intrauterinas.
Razones para el desarrollo de ptosis adquirida:
- patologías del sistema nervioso, que se acompañan de paresia, parálisis;
- lesiones a los órganos de la visión, operaciones oftalmológicas;
- patologías endocrinas;
- uso prolongado de medicamentos hormonales;
- estiramiento en el área de conexión del músculo del párpado superior con el tendón;
- tejido relacionado con la edad que cae debido a la gravedad;
- la presencia de neoplasias en el cerebro, órbita.
La caída del párpado se produce por motivos relacionados con la edad, así como por una serie de enfermedades graves.
La ptosis congénita suele ser bilateral; la forma adquirida de la patología se diagnostica en un ojo.
Ptosis en niños
Los párpados caídos en un niño se deben a lesiones de nacimiento, tumores nerviosos, hemangiomas y parálisis parcial.
Causas de la ptosis congénita:
- la aparición de un tercer pliegue;
- subdesarrollo genético de la fisura palpebral;
- miastenia gravis distrófica, una enfermedad autoinmune grave;
- parálisis del tercer par de nervios craneales;
- Fenómeno de Marcus-Hun: los párpados se elevan involuntariamente con el movimiento de los músculos masticatorios;
- neuroblastoma.
El párpado del niño está casi cerrado: ptosis completa.
Una forma adquirida de patología en niños se desarrolla cuando se alteran las funciones del timo, después de lesiones oculares.
Es difícil reconocer la ptosis en los recién nacidos, uno de los principales signos es el parpadeo frecuente durante la alimentación.
¿A qué médico debo contactar?
Diagnóstico y tratamiento de la ptosis y, si es necesario, cirugía, consulta.
Diagnóstico
Para diagnosticar la ptosis, basta con un simple examen para determinar el grado de patología, el médico mide la longitud entre el borde del párpado superior y el centro de la pupila.
Etapas de un examen integral:
- examen corneal;
- análisis de las funciones de la glándula lagrimal;
- prueba de adrenalina;
- evaluación de la agudeza visual;
- medición de la presión intraocular;
- biomicroscopía del ojo;
- Radiografía, tomografía computarizada del ojo;
- Resonancia magnética del cerebro.
La topografía del cerebro dejará claro en qué zona está el problema, pero este diagnóstico no siempre se realiza
Al determinar el grado de ptosis, no debe fruncir el ceño ni tensarse, ya que esto distorsionará los resultados de la medición.
Métodos para eliminar la ptosis.
Después de identificar la causa fundamental de la caída del párpado, se selecciona el tratamiento correcto. La terapia compleja consta de métodos tradicionales y no tradicionales.
Tratamiento sin cirugía
Métodos efectivos para los grados I y II, si los procedimientos se realizan de manera regular y correcta, se necesitarán de 3 a 6 meses para eliminar el párpado superior caído.
Gimnasia
Un conjunto especial de ejercicios fortalece y tensa los músculos oculares, la gimnasia ayuda bien con la ptosis senil.
Ejercicios:
- Fija tu mirada en el objeto, realiza lentos movimientos circulares con los ojos en el sentido de las agujas del reloj. Repita 7 veces.
- Mira hacia arriba, abre la boca, parpadea con frecuencia. Realice el ejercicio durante 30 segundos, aumente gradualmente el tiempo a 3-4 minutos.
- Cierra los ojos, ábrelos bien contando hasta 5 y mira hacia adelante. Repita 7-8 veces.
- Abra los ojos, presione ligeramente las sienes con los dedos, estire ligeramente la piel, parpadee con frecuencia durante 30 segundos.
- Con los ojos cerrados, estire ligeramente la piel cerca de las esquinas exteriores del ojo. Superando la resistencia, levante los párpados lo más alto posible. Realiza 5 repeticiones.
- Incline la cabeza hacia atrás, cierre los ojos, fije la posición contando hasta 10.
Ejercicios oculares para la ptosis.
Es necesario realizar gimnasia por la mañana y por la noche; con ejercicio regular, el efecto se nota después de 2 a 4 semanas.
Masaje para la blefaroptosis
El masaje en combinación con gimnasia y remedios caseros le permite lograr mejoras notables en el párpado inminente.
Pasos del procedimiento:
- Limpiar la piel de cosméticos.
- Trate sus manos con preparaciones antisépticas.
- Aplicar aceite de masaje hipoalergénico sobre la piel de los párpados.
- Para calentar la piel, utilice movimientos ligeros de caricias para moverse a lo largo del párpado superior desde la esquina interior hasta el borde exterior.
- Realiza movimientos en el párpado inferior en dirección opuesta.
- Utilice almohadillas para la piel para golpear la piel alrededor de los ojos durante 1 minuto.
- Presione sobre la piel del párpado superior contando hasta 5, repita después de un breve descanso. Realice el ejercicio de 5 a 7 veces.
El masaje de párpados para la ptosis dará un efecto notable y visible.
Una vez finalizada la sesión, aplique una compresa de manzanilla o infusión de té verde en los ojos y acuéstese durante 5 minutos.
Cómo eliminar la ptosis con remedios caseros.
La medicina alternativa se utiliza para prevenir y tratar la etapa inicial de la ptosis.
Recetas sencillas:
- Mezcle en partes iguales inflorescencias de manzanilla, aciano, hojas de té verde, 1 cucharada. l. Recogida, verter 250 ml de agua hirviendo, dejar en recipiente cerrado 30 minutos, colar. Vierta la infusión en cubiteras, congélela y limpie la piel del contorno de ojos todas las mañanas.
- Mezcle 30 g de perejil fresco picado y hojas de abedul, 1 cucharadita. recogida, verter 220 ml de agua, cocinar a fuego lento durante 5 minutos, colar. Remoje algodones en el caldo y aplíquelos en los ojos durante 15 minutos, 3-4 veces al día.
- Batir la yema de huevo, añadir 3-4 gotas de sésamo o aceite de oliva, aplicar la mezcla en el párpado superior. Lavar después de 20 minutos, realizar sesiones diariamente durante 2-3 semanas.
- Rallar las patatas crudas, meter en el frigorífico 20 minutos y hacer una compresa en los ojos. Pasado un cuarto de hora, retira la masa con agua tibia.
Los remedios caseros ayudan a tensar los párpados caídos y a hacer frente a las arrugas, ojeras y bolsas debajo de los ojos.
Medicamentos
El tratamiento farmacológico de la ptosis es ineficaz, en la etapa inicial de la enfermedad se prescriben medicamentos a base de apraclonidina: citoflavina, clonidina, vitamina B, estos medicamentos provocan la contracción de los músculos oculares.
Las vitaminas B contraen los músculos.
Administración de preparaciones de Botox.– Después de la inyección, se produce una parálisis muscular y el párpado superior se eleva. La duración del procedimiento no es más de 20 minutos, rara vez se producen molestias, después de la inyección la piel se trata con antisépticos, el período de recuperación dura de 7 a 8 días.
El efecto de la operación se nota después de 2 semanas y dura de 6 a 12 meses. El método es adecuado para eliminar manifestaciones de ptosis parcial e incompleta.
Ptosis: a menudo ocurre después del Botox cuando el medicamento se administra incorrectamente para eliminar las arrugas, pero en 4 semanas el problema desaparece por sí solo.
Otros métodos de corrección
Los métodos de tratamiento conservadores ayudan a restaurar las funciones del nervio dañado; se utilizan en la forma neurogénica de la patología.
Métodos de tratamiento:
- La terapia UHF es un efecto suave sobre la córnea con un campo electromagnético de alta frecuencia, después del procedimiento desaparecen los espasmos musculares, mejora la circulación sanguínea y el paso de los impulsos nerviosos;
- galvanoterapia– las áreas dañadas se exponen a corriente continua de bajo voltaje, se restauran los nervios y músculos dañados, se normalizan los procesos metabólicos;
- terapia con parafina– bajo la influencia del calor, los procesos metabólicos en los tejidos se aceleran y los músculos se fortalecen gradualmente;
- ultrafonofresis con medicamentos, cuya acción tiene como objetivo mejorar el funcionamiento de los músculos oculares, potenciando la síntesis de colágeno y elastina;
- terapia con láser– uno de los mejores métodos de tratamiento, después de 2 semanas los procesos metabólicos se normalizan, la función muscular mejora y la hinchazón desaparece;
- Mioestimulación: el efecto de los impulsos eléctricos sobre los músculos y las terminaciones nerviosas, que conduce al fortalecimiento de las fibras.
Exposición del ojo a un campo electromagnético.
Duración de la terapia conservadora.– 6 meses, si no se observan mejoras notorias se recomienda que la persona sea operada.
Los procedimientos de fisioterapia están contraindicados en enfermedades del corazón, vasos sanguíneos, formas graves de hipertensión, trastornos mentales, epilepsia y durante la exacerbación de patologías infecciosas.
Operación
Se utilizan varios métodos quirúrgicos para corregir el párpado caído, cada uno de ellos tiene sus propias ventajas y desventajas.
Operación clásica
La intervención quirúrgica se realiza para formas graves de ptosis congénita, durante la operación se acorta el músculo que eleva el párpado. Costo promedio: 15 a 25 mil rublos.
Fotos antes y después de la blefaroplastia
Etapas de operación:
- El cirujano hace una incisión en la zona del párpado superior.
- El músculo o tendón del párpado queda expuesto a través de la incisión.
- Se extirpa una pequeña porción de músculo.
- La aplicación de suturas cosméticas, después de la reabsorción no son visibles, no quedan cicatrices.
Después de la cirugía, se aplica un vendaje estéril en el ojo y se recetan medicamentos antibacterianos para evitar infecciones.
Si un niño tiene ptosis, la cirugía se realiza solo después de los 3 años de edad; antes de esta edad, el órgano de la visión se desarrolla activamente. Pero si el bebé tiene la cabeza inclinada, las funciones de las glándulas lagrimales se alteran y el defecto se elimina inmediatamente quirúrgicamente.
Un método moderno para tratar la ptosis pertenece a los métodos de cirugía plástica y es adecuado para eliminar la forma de patología relacionada con la edad. Costo promedio: 28 a 38 mil rublos.
Antes y después de la blefaroplastia
- Pasos del procedimiento:
- Un marcador marca la ubicación de la incisión.
- Se administra anestesia local.
- Los cortes con láser se realizan de acuerdo con las marcas: bajo la influencia de altas temperaturas, se destruyen las células grasas, viejas y dañadas.
- Puntadas.
- Aplique un ungüento antiséptico y asegure el sitio de la incisión con una venda.
La blefaroplastia no requiere hospitalización, después de completar todos los procedimientos necesarios, puede irse a casa.
Posibles complicaciones
Si la ptosis no se trata, se desarrolla ambliopía y la visión se deteriora rápidamente. Con ptosis unilateral completa, se les asigna el grupo de discapacidad III; con una forma bilateral de la enfermedad, II.
Las posibles complicaciones después de la cirugía son conjuntivitis, fotofobia, a veces eversión del párpado y ligera asimetría.
Qué hacer para prevenir la ptosis
Para evitar la aparición o recurrencia de la blefaroptosis, basta con seguir sencillas reglas de prevención.
Cómo prevenir el desarrollo de ptosis:
- tratar rápidamente todas las enfermedades que pueden provocar la caída de los párpados;
- Cuando realice trabajos peligrosos, utilice gafas de seguridad;
- no intente eliminar usted mismo un cuerpo extraño en el ojo;
- después de 30 años, comience a hacer gimnasia, masajes para fortalecer los músculos de los ojos, use cosméticos de alta calidad con efecto lifting;
- Tenga cuidado al elegir una clínica o un cirujano plástico si necesita administrar Botox.
El sedentarismo puede provocar cualquier enfermedad - muévete
El tabaquismo, las bebidas alcohólicas, la comida chatarra y el estilo de vida sedentario afectan negativamente el estado del cuerpo en su conjunto y, en particular, el de los músculos oculares.
Ptosis unilateral Ocurre con mucha más frecuencia que bilateral. Sin embargo, antes que nada, vale la pena mencionar un error que se comete a menudo: la retracción del párpado del otro lado a menudo se confunde con la caída del párpado de un lado. En este último caso, el párpado superior no llega al borde superior del iris. En este caso, es necesario realizar una búsqueda diagnóstica de oftalmopatía endocrina, así como de exoftalmos con un proceso volumétrico en la órbita (al mirar hacia abajo, el párpado superior permanece en su lugar), inflamación o llenado patológico de los vasos (angioma, trombosis del seno venoso, etc.). Si se detecta una verdadera ptosis palpebral unilateral, el análisis se realiza de acuerdo con los principios que se detallan a continuación.
Ptosis unilateral del párpado observado desde el nacimiento:
si el usa carácter permanente, puede basarse en:
- Benigno ptosis congénita unilateral del párpado: Por regla general, no es familiar, no progresa y no va acompañado de otros cambios patológicos en el ojo.
Síndrome de Horner congénito: en este caso se debe detectar miosis, dilatación de los vasos conjuntivales, debilitamiento de las reacciones del sudor en la cara. El enoftalmos suele ser sutil. En el síndrome de Horner, la ptosis es más notoria durante la mirada hacia abajo que hacia arriba (a diferencia del daño parcial al nervio oculomotor). Puede ser un signo de daño perinatal. El iris suele ser de color claro.
Si el síndrome de Horner se acompaña de signos de daño a las raíces, puede deberse a una plexopatía braquial asociada con un traumatismo de nacimiento. A menudo también se observa anisocromía del iris, con un tono más claro en el lado afectado.
Si se produce un síndrome de Horner aislado, que sin embargo se acompaña de una violación de la secreción de las glándulas sudoríparas en la cara, la causa puede ser una lesión del tronco fronterizo en el área del ganglio estrellado o del plexo simpático alrededor de la carótida interna. arteria (por ejemplo, un hematoma).
Si la gravedad de la ptosis del párpado cambios, podemos suponer:
- el fenómeno de la sincinesia palpebromandibular (síntoma de Marcus Gunn). Es una ptosis congénita que desaparece al abrir la boca y sobre todo al mover el mentón hacia los lados. La razón es la formación de una conexión patológica entre los núcleos de los nervios oculomotor y trigémino.
- síndrome de duane, que se basa en una conexión patológica entre el nervio abductor y el nervio oculomotor: al mirar hacia un lado en el ojo en abducción, se nota la retracción del globo ocular (posiblemente asociada a la inervación simultánea del músculo recto intrínseco), lo que provoca un estrechamiento de la fisura palpebral o ptosis.
Ptosis unilateral del párpado, apareció durante la vida:
En el futuro etapa de búsqueda de diagnóstico es necesario saber si la ptosis palpebral es progresiva o estacionaria y si se acompaña de otros trastornos de los ojos o del sistema nervioso.
Ptosis palpebral unilateral completamente aislada es permanente o progresivo. Se observa un síntoma similar:
- con un proceso patológico en la órbita o enfermedad de los párpados;
- con una lesión aislada del músculo superior del cartílago del párpado (m. tarsalis superior) o de las ramas simpáticas terminales que lo inervan, que a veces ocurre después de lesiones infecciosas recurrentes del saco conjuntival, pero que puede desarrollarse sin motivo; la ptosis puede disminuir después de la instilación de una solución de fenilefrina al 10% en el saco conjuntival;
Con daño en el músculo estriado que levanta el párpado superior o en las ramas del nervio oculomotor que lo inerva. En la práctica clínica, un síntoma tan aislado es extremadamente raro.
Permanente unilateral o ptosis progresiva, que se acompaña de otros síntomas del ojo o del sistema nervioso.
- La ptosis unilateral debida a daño del nervio oculomotor siempre se asocia con alteraciones de los movimientos oculares, así como con midriasis. En este caso, la visión doble puede estar ausente, ya que el ojo afectado no ve debido a la ptosis. La ptosis con daño al nervio oculomotor, a diferencia del síndrome de Horner, se vuelve más pronunciada al mirar hacia arriba. En las lesiones periféricas, la ptosis suele ser un signo temprano; en las lesiones nucleares, está precedida por una debilidad progresiva de los músculos oculares (“el telón cae al final”).
- Con la hemiatrofia de la cara, junto con otros signos de daño a los músculos de la mitad de la cara, a menudo se desarrolla ptosis del párpado.
- La ptosis unilateral asociada a malformación arteriovenosa del lóbulo frontal opuesto se ha descrito como un síntoma raro. Después de la cirugía regresa.
Ptosis unilateral Se observa esporádicamente o su gravedad varía. Las razones subyacentes pueden ser las mismas que para la ptosis bilateral remitente-recurrente:
- en primer lugar - miastenia gravis;
- La ptosis unilateral puede desarrollarse como parte del síndrome de Horner intermitente durante ataques de migraña o eritroprosopalgia. Algunos pacientes con cefalea en racimos también experimentan ptosis o síndrome de Horner además de un ataque de dolor de cabeza.
Ptosis unilateral en el síndrome de Horner acompañado de miosis, aumento de la inyección de vasos conjuntivales y enoftalmos leve. El síndrome de Horner es un signo de alteración de la inervación simpática del ojo. El sustrato anatómico de esta patología queda reflejado en la figura. Los factores etiológicos se identifican en función de la historia clínica y/o síntomas neurológicos concomitantes:
- Si existe daño en la vía simpática central debido a algún proceso patológico, el síndrome de Horner se acompaña de signos de daño cerebral. La vía simpática central posiblemente se origina en el hipotálamo y la formación reticular, pasa ipsilateralmente, más cerca de la línea media, desde el acueducto y el cuarto ventrículo, a través del mesencéfalo y la protuberancia, luego, desviándose ligeramente hacia un lado, a través de las partes posteriores de la médula. oblongata en el cerebro de la médula espinal. Una lesión en el mesencéfalo ventral, que también se extiende hasta el tálamo, puede ir acompañada del desarrollo (homolateral) del síndrome de Horner y trastornos motores contralaterales.
Es curioso que en el lado de las manifestaciones del síndrome de Horner a veces hay un debilitamiento, y en el lado opuesto, un aumento en la secreción de las glándulas sudoríparas (la llamada hemiplejía vegetativa alterna). El caso clásico es el síndrome de Horner como parte del síndrome de Wallenberg (una lesión en el bulbo raquídeo posterolateral). Con la disección espontánea de la arteria carótida interna, el síndrome de Horner homolateral (debido a daño al plexo simpático periarterial) puede ir acompañado de hemiparesia contralateral.
síndrome de horner acompañado de signos de daño a las raíces C8-Th2 (por ejemplo, en caso de rotura después de una lesión en el hombro, neoplasia paravertebral, etc.). Al mismo tiempo, no se observa ninguna alteración en la secreción de las glándulas sudoríparas.
síndrome de horner Acompañado de daño a la parte inferior del plexo braquial. Como regla general, no es fácil hacer un diagnóstico diferencial con daño a las raíces nerviosas. En la mayoría de los casos, el tumor subyacente es el vértice del pulmón (por ejemplo, tumor de Pancoast) y el síndrome de Horner se desarrolla como resultado de una disfunción del tronco simpático límite. Además, siempre va acompañada de una alteración homolateral de la secreción de las glándulas sudoríparas de la cara y del cuarto superior del cuerpo, que no se observa en caso de daño de las raíces C8-Th2. El síndrome de Horner se acompaña exclusivamente de signos de daño en el tronco fronterizo simpático. Estos incluyen alteración de la secreción de las glándulas sudoríparas y regulación vasomotora de las reacciones pilóricas.
Una enfermedad común, la ptosis del párpado superior, puede aparecer a cualquier edad por diversas razones.
Esto inevitablemente afecta la calidad y agudeza de la visión, por lo que es imperativo combatir esta enfermedad.
Nuestro artículo le dirá qué es la ptosis y cómo eliminarla utilizando métodos de la medicina moderna.
¿Qué es? Ptosis del párpado superior.
En terminología médica La ptosis es un cambio en la ubicación de los órganos (prolapso) en relación con los valores normales.
Diagnosticar La enfermedad es muy simple, basta con realizar un examen personal del paciente. En condiciones normales, el párpado superior cubre el borde del iris aproximadamente 1,5 mm.
Si esta cifra supera los 2 mm, puede producirse ptosis del párpado superior. Infórmese sobre la oftalmoplejía internuclear.
Tipos (unilateral y bilateral) y grados
Esta enfermedad se clasifica en unilateral y bilateral, dependiendo de si la patología está presente en un ojo o se ha extendido a ambos ojos a la vez.
Dependiendo de lo caído que esté el párpado podemos hablar de ptosis completa o parcial. Según la naturaleza de la enfermedad, se distinguen la ptosis congénita y adquirida.
Grado de manifestación de la enfermedad:
- Primer grado caracterizado por la caída del párpado en ⅓.
- en segundo grado Hay una caída de aproximadamente ⅔.
- Tercer grado Se determina cuando el párpado cierra completamente el ojo.
Otras enfermedades a menudo se confunden con la ptosis, por ejemplo, la flacidez excesiva de la piel del párpado.
Estos cambios suelen ocurrir en la vejez y suelen ser de naturaleza bilateral. Con la parálisis facial, también se pueden diagnosticar síntomas similares a la ptosis, por lo que al contactar a un oftalmólogo, es posible que sea necesaria una consulta adicional con un neurólogo.
En la imagen: tipos de ptosis. 
Causas de aparición si un ojo cae.
Dependiendo del diagnóstico de las causas que llevaron a dicha enfermedad, se determina el tratamiento.
En ninos Muy a menudo, la forma congénita de ptosis se diagnostica cuando se observan síntomas inmediatamente después del nacimiento.
Puede haber varias razones para esto., que van desde factores hereditarios hasta patologías del embarazo y el parto.
Cuanto antes se inicie el tratamiento y se haga el diagnóstico con mayor precisión, mayores serán las posibilidades de restaurar exitosamente la función visual.
Las principales causas de la ptosis del párpado superior:
Músculos del párpado poco desarrollados o ausentes: ptosis congénita


En este caso, la ptosis es congénita, combinada con otras patologías oculares. La mayoría de las veces aparece en un ojo, pero hay excepciones.
Ptosis neurogénica
Aparece después de enfermedades asociadas a trastornos neurálgicos. Durante el examen, se pueden revelar otras anomalías en la ubicación del globo ocular y la pupila.
Ptosis después de una lesión
Conocida como una razón “mecánica”. En la mayoría de los casos, se trata de lesiones domésticas y deportivas, así como de la entrada de un objeto extraño en el globo ocular. Por tales motivos, y pueden aparecer.
Ptosis aponeurótica
Aparece por debilitamiento o estiramiento de los músculos del párpado superior. Se diagnostica con mayor frecuencia en la vejez.
Falsa ptosis
Puede aparecer cuando la piel de los párpados cuelga sobre el ojo. La falsa ptosis puede ser causada por factores hereditarios, características estructurales del cuerpo y ser consecuencia de una intervención quirúrgica.
El diagnóstico preciso es la clave para un tratamiento exitoso.
Después de determinar el tipo y las causas de la ptosis podemos hablar de medidas adicionales.
Para ello es recomendable contactar con un buen oftalmólogo, y también, si es necesario, con un neurólogo y un cirujano plástico. Dependiendo de la gravedad y las causas de dicha enfermedad, se selecciona el tipo de intervención quirúrgica.
En video: ptosis en niños.
Síntomas y diagnóstico en adultos.
Puede notar la ptosis del párpado superior por su cuenta, pero solo un especialista puede hacer un diagnóstico preciso y prescribir un tratamiento. Para ello se realiza un examen externo, valorando la calidad de la visión y la presencia de enfermedades concomitantes.
Especialmente importante comenzar el tratamiento a tiempo en la infancia, cuando la formación del aparato ocular aún no se ha completado.
Las consecuencias de la falta de tratamiento pueden incluir estrabismo, inflamación frecuente de los ojos y pérdida parcial o total de la visión.
Síntomas de ptosis del párpado superior:

- Ángulo de visión reducido y calidad de visión.
- Echar la cabeza hacia atrás para ver mejor los objetos (más a menudo en niños).
- Un fuerte arqueamiento de cejas.
- con cierre insuficiente del párpado.
- Incapacidad para parpadear o realizar movimientos oculares.
- Fatiga y disminución de la concentración.
Con carga constante en el segundo ojo (con ptosis unilateral), Pueden aparecer síntomas de ojo vago, hasta la atrofia completa de sus funciones.
Junto con esta enfermedad Los niños también pueden desarrollarse., así como una fuerte caída en la calidad de la visión.
Cabe señalar que la ptosis no es solo un defecto cosmético, sino también una patología grave que conduce a la pérdida parcial o total de la visión, por lo que el tratamiento oportuno ayudará a proteger contra esto.
En video: síntomas y tratamiento de la ptosis.
Tratamiento conservador – cirugía de corrección de párpados
Métodos tradicionales, ejercicios especiales y técnicas innovadoras: todo esto "no funciona" para la ptosis del párpado superior.
El único método posible de tratamiento conservador para adultos. Es la fijación temporal o corrección de los pliegues de la piel mediante una tirita adhesiva.
Es difícil llamar a esto una solución cualitativa al problema, por lo que en caso de tales patologías es obligatorio Se recomienda cirugía. Tampoco se debe esperar que la enfermedad desaparezca por sí sola, porque en este caso se pierde un tiempo precioso.
Dependiendo del grado de daño y las causas de la enfermedad, se prescribe el tipo de intervención quirúrgica.
Precio
Costo promedio de la cirugía. oscila entre 15 y 30 mil rublos. La principal ventaja de la intervención quirúrgica es la curación completa del paciente con garantía de resultados de por vida. La queratotomía radical le dirá de qué se trata.
Si hablamos de ptosis neurológica, la cirugía convencional no se prescribe hasta que la dolencia principal esté completamente curada. Si después de eliminar los problemas neurológicos la ptosis no desaparece, se debe acordar un tratamiento adicional con un oftalmólogo.
Video: gimnasia y ejercicios, ejercicios oculares.
En video: ejercicios y gimnasia para la ptosis del párpado superior.
Prevención
Es muy difícil protegerse de una enfermedad de este tipo, porque las causas de su aparición pueden ser muy diversas.
Entre las principales áreas podemos destacar la protección ocular necesaria cuando se trabaja en condiciones peligrosas, así como contra objetos extraños.
Los padres deben hacer sonar la alarma ante cualquier anomalía del desarrollo y no esperar pacientemente hasta que “superen”. Además, se recomienda visitar al oftalmólogo al menos una vez al año para identificar posibles problemas de visión.
Si esto es algo común en su familia o si tiene condiciones médicas existentes, es posible que sea necesario aumentar la frecuencia de las visitas. Además, una buena alimentación y el descanso son los mejores consejos para la prevención de muchas enfermedades, entre ellas la ptosis. Descubra las causas del nistagmo.
Contenido del artículo: classList.toggle()">alternar
La ptosis del párpado es una patología de la ubicación del párpado superior, en la que cae y cubre parcial o completamente la fisura palpebral. Otro nombre para la anomalía es blefaroptosis.
Normalmente, el párpado debe superponerse al iris del ojo no más de 1,5 mm. Si se supera este valor, se habla de caída patológica del párpado superior.
La ptosis no es sólo un defecto cosmético que distorsiona significativamente la apariencia de una persona. Interfiere con el funcionamiento normal del analizador visual, ya que interfiere con la refracción.
Clasificación y causas de la ptosis del párpado.
Según el momento de aparición, la ptosis se divide en:
- Adquirido
- Congénito.
Dependiendo del grado de caída del párpado, ocurre:
- Parcial: cubre no más de 1/3 de la pupila
- Incompleto: cubre hasta la mitad de la pupila
- Lleno: El párpado cubre completamente la pupila.
El tipo adquirido de la enfermedad, según la etiología (la causa de la ptosis del párpado superior), se divide en varios tipos:

En cuanto a los casos de ptosis congénita, puede ocurrir por dos motivos:
- Anomalía en el desarrollo del músculo que levanta el párpado superior. Puede combinarse con estrabismo o ambliopía (síndrome del ojo vago).
- Daño a los centros nerviosos del nervio oculomotor o facial.
Síntomas de ptosis
La principal manifestación clínica de la enfermedad es la caída del párpado superior., lo que conduce al cierre parcial o completo de la fisura palpebral. Al mismo tiempo, las personas intentan tensar el músculo frontal tanto como sea posible para que las cejas se levanten y el párpado se estire hacia arriba.
Para ello, algunos pacientes echan la cabeza hacia atrás y adoptan una postura específica, que en la literatura se denomina postura del observador de estrellas.
Un párpado caído impide los movimientos de parpadeo, lo que provoca dolor y fatiga ocular. Una disminución en la frecuencia del parpadeo provoca daño y desarrollo de la película lagrimal. También puede producirse infección del ojo y desarrollo de una enfermedad inflamatoria.
Características de la enfermedad en niños.
 La ptosis es difícil de diagnosticar en la infancia. Esto se debe en gran medida a que la mayor parte del tiempo el niño duerme y tiene los ojos cerrados. Debe controlar cuidadosamente la expresión facial del bebé. A veces, la enfermedad puede manifestarse como un parpadeo frecuente del ojo afectado durante la alimentación.
La ptosis es difícil de diagnosticar en la infancia. Esto se debe en gran medida a que la mayor parte del tiempo el niño duerme y tiene los ojos cerrados. Debe controlar cuidadosamente la expresión facial del bebé. A veces, la enfermedad puede manifestarse como un parpadeo frecuente del ojo afectado durante la alimentación.
A una edad avanzada, la ptosis en niños puede sospecharse por los siguientes signos:
- Mientras lee o escribe, el niño intenta echar la cabeza hacia atrás. Esto se debe a la limitación de los campos visuales cuando el párpado superior cae.
- Contracción muscular incontrolada del lado afectado. A veces esto se confunde con un tic nervioso.
- Quejas de fatiga rápida después del trabajo visual.
Los casos de ptosis congénita pueden ir acompañados de epicanto.(pliegues de piel que sobresalen sobre el párpado), daño a la córnea y parálisis de los músculos oculomotores. Si no se elimina la ptosis en un niño, provocará desarrollo y disminución de la visión.
Diagnóstico
Un examen de rutina es suficiente para diagnosticar esta enfermedad. Para determinar su grado, es necesario calcular el indicador MRD: la distancia entre el centro de la pupila y el borde del párpado superior. Si el párpado cruza la mitad de la pupila, entonces el MRD es 0, si es más alto, de +1 a +5, si es más bajo, de -1 a -5.Un examen completo incluye los siguientes estudios:
- Determinación de la agudeza visual;
- Determinación de campos visuales;
- Oftalmoscopia con examen del fondo de ojo;
- Examen de la córnea;
- Estudio de la producción de líquido lagrimal;
- Biomicroscopía de los ojos con valoración de la película lagrimal.
Es muy importante que al determinar el alcance de la enfermedad, el paciente esté relajado y no frunza el ceño. De lo contrario, el resultado no será fiable.
Los niños son examinados con especial atención, ya que la ptosis a menudo se combina con ambliopía ocular. Asegúrese de comprobar la agudeza visual utilizando las tablas de Orlova.
Tratamiento de la ptosis
La eliminación de la ptosis del párpado superior solo se puede realizar después de determinar la causa raíz.
El tratamiento de la ptosis del párpado superior sólo es posible después de determinar la causa raíz. Si es de naturaleza neurogénica o traumática, su tratamiento incluye necesariamente fisioterapia: UHF, galvanización, electroforesis, terapia con parafina.
Operación
En cuanto a los casos de ptosis congénita del párpado superior, es necesario recurrir a la intervención quirúrgica. Su objetivo es acortar el músculo que levanta el párpado.
Principales etapas de la operación:

La operación también está indicada si el párpado superior sigue caído después del tratamiento de la enfermedad subyacente.
Después de la intervención, se aplica un vendaje aséptico (estéril) en el ojo y se prescriben medicamentos antibacterianos de amplio espectro. Esto es necesario para prevenir la infección de la herida.
Medicamento
Los párpados superiores caídos se pueden tratar de forma conservadora. Para restaurar la funcionalidad de los músculos extraoculares, se utilizan los siguientes métodos de terapia:

Si el párpado superior cae después de una inyección botulínica, entonces es necesario instilar gotas para los ojos con alfagan, ipratropio, lopidina y fenilefrina. Estos fármacos favorecen la contracción de los músculos extraoculares y, como resultado, el párpado se eleva.
Puede acelerar el levantamiento del párpado después del Botox con la ayuda de mascarillas médicas y cremas para la piel alrededor de los párpados. Los profesionales también recomiendan masajear los párpados diariamente y visitar una sauna de vapor.
Ejercicios
Un complejo de gimnasia especial ayuda a fortalecer y tensar los músculos extraoculares. Esto es especialmente cierto en el caso de la ptosis involutiva, que se produce como resultado del envejecimiento natural.
Gimnasia para los ojos con ptosis del párpado superior:

Sólo con la realización regular de una serie de ejercicios para la ptosis del párpado superior notará el efecto.
Remedios caseros
El tratamiento de la ptosis del párpado superior, especialmente en la etapa inicial, es posible en casa. Los remedios caseros son seguros y prácticamente no tienen efectos secundarios.
Recetas tradicionales para combatir la ptosis del párpado superior:

Cuando se usan con regularidad, los remedios caseros no solo fortalecen el tejido muscular, sino que también suavizan las arrugas finas.
Se pueden lograr resultados sorprendentes con el uso combinado de mascarillas y masajes. Técnica de masaje:
- Trate sus manos con un agente antibacteriano;
- Quitar el maquillaje de la piel alrededor de los ojos;
- Trate sus párpados con aceite de masaje;
- Realice ligeros movimientos de caricias en el párpado superior en dirección desde la esquina interior del ojo hacia la exterior. Al tratar el párpado inferior, muévase en la dirección opuesta;
- Después de calentar, golpee ligeramente la piel alrededor de los ojos durante 60 segundos;
- Luego presione continuamente sobre la piel del párpado superior. No te toques los globos oculares al hacer esto;
- Cúbrete los ojos con algodones empapados en infusión de manzanilla.
Foto de ptosis del párpado superior.