Симптомы, лечение и последствия арахноидита головного мозга
Арахноидит головного мозга – заболевание, связанное с воспалительным процессом мозговых оболочек. При этом пространства, служащие для оттока ликвора, начинают сужаться, а спинномозговая жидкость накапливается в полости черепной коробки. Причиной развития арахноидита может стать аллергия, аутоиммунное, вирусное или бактериальное заболевание. Чаще всего болезнь диагностируется у молодых людей. Если начать своевременное лечение, то заболевание имеет благоприятный прогноз. Как определить развитие арахноидита головного мозга? В чем заключается лечение?
Патогенез заболевания
Чтобы разобраться в том, что такое арахноидит, необходимо понять процесс его развития. Между твердой и мягкой оболочками головного мозга расположена соединительная ткань, которая похожа на паутину. От мягкой оболочки ее отделяет субарахноидальное пространство, в котором циркулирует спинномозговая жидкость и расположены кровеносные сосуды, задача которых питать головной мозг.
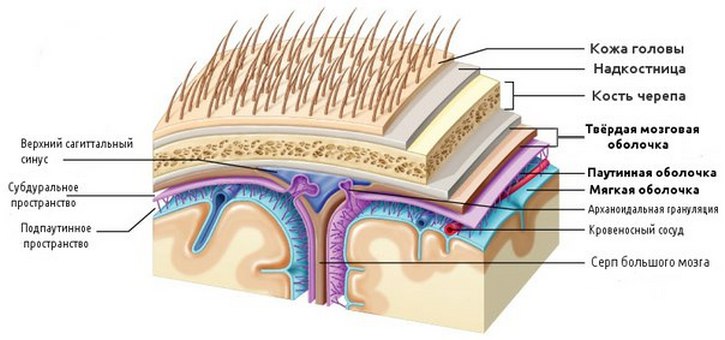
На рисунке представлены оболочки головного мозга
В результате попадания инфекции, возникает воспалительный процесс, который приводит к помутнению оболочки и возникновению в ней уплотнений. Таким образом, между паутинной оболочкой и кровеносными сосудами появляются спайки, мешающие циркуляции жидкости. Постепенно, здесь появляются кисты.
Воспаление паутинной оболочки приводит к тому, что из-за:
- Нарушения оттока жидкости.
- Нарушения всасывания спинномозговой жидкости сквозь внешнюю оболочку головного мозга.
При аутоиммунном заболевании возможна выработка антител, которые оказывают угнетающее действие на ткани паутинной оболочки. В таком случае воспалительный процесс может происходить только в одной этой оболочке. Данное состояние принято называть истинным арахноидитом.
Подробнее о патологии, ее симптомах, группах риска и методах терапии расскажет врач-иммунолог клиники “Московский Доктор” Ермаков Георгий Александрович:
Если заболевание возникло после перенесенной травмы или инфекции, то такое состояние называют резидуальным. Большинство больных – молодые люди в возрасте до 40 лет. В группе риска также оказываются дети, люди с ослабленным иммунитетом, нарушением обмена веществ и страдающие алкогольной или наркотической зависимостью. При этом мужчины подвержены болезни в 2 раза чаще, чем женщины.
Причины
К основным причинам возникновения арахноидита головного мозга, относят:
- Перенесенные заболевания вирусного характера (грипп, корь, цитомегаловирус и т. д.).
- Заболевания органов дыхания или слуха (синусит, тонзиллит и т. д.).
- Менингит или менингоэнцефалит в анамнезе пациента.
- Травматический характер арахноидита (после перенесенных черепно-мозговых травм).
- Абсцессы или новообразования, которые могут появиться внутри черепной коробки.
Большинство больных – люди, проживающие в неблагоприятных климатических условиях с ослабленным иммунитетом. Спровоцировать развитие арахноидита может отравление алкоголем, свинцом и другими тяжелыми металлами, авитаминоз или физическое переутомление.
В половине всех случаев отмечается тесная взаимосвязь с вирусной инфекцией, когда вовлекаются мозговые оболочки. Примерно треть больных перенесли черепно-мозговую травму, после чего у них развился посттравматический арахноидит. Чаще всего причиной становится ушиб головного мозга или кровоизлияние .
Достаточно часто арахноидиту предшествуют болезни ЛОР-органов. Это связано с тем, что горловые миндалины, пазухи носа и отделы уха находятся в непосредственной близости от головного мозга, поэтому, если в них возникло воспаление или попала инфекция, то есть высокая вероятность проникновения ее внутрь черепной коробки.
В 10-15 % всех случаев заболевания, определить причину развития арахноидита не удается. В таком случае ставится диагноз – идиопатический арахноидит.
Симптомы патологии
Признаки, по которым врач может заподозрить болезнь, представляют собой совокупность симптомов общемозгового расстройства. Однако есть и характерные для арахноидита симптомы:
- Головная боль в некоторых случаях сопровождающаяся тошнотой и даже рвотой . В основном она беспокоит пациента утром. Болезненность имеет локальный характер. После любого усилия (резкое движение, натуживание и т. д.) ее проявления усиливаются.
- Головокружение.
- Общая слабость организма.
- Нарушения сна.
- Нарушение памяти.
- Повышенная раздражительность.
Доктор Мясников Александр Леонидович в программе “О самом главном” расскажет о самых тревожных клинических причинах резкой и сильной головной боли:
Как правило, во время заболевания воспаляется вся поверхность паутинной оболочки. В случае ограниченного арахноидита нарушения происходят на отдельном участке. В зависимости от того, где находится очаг заболевания, возможны такие симптомы:
- Конвекситальный вид арахноидита проявляется раздражением головного мозга. При этом у больного могут отмечаться приступы, похожие на эпилептические.
- Если отек более развит в затылочной области, происходит нарушение слуха и зрения. Пациент отмечает выпадение поля зрения, а во время обследования глазного дна, врач может отметить неврит зрительного нерва .
- Больной остро реагирует на смену погоды. При этом у него возникает повышенная потливость или озноб. В некоторых случаях человек жалуется на постоянное чувство жажды. Иногда отмечается повышение массы тела.
- При поражении мозжечкового угла, возникает боль в затылочной части головы , головокружение и шум в ушах. Происходит нарушение равновесия.
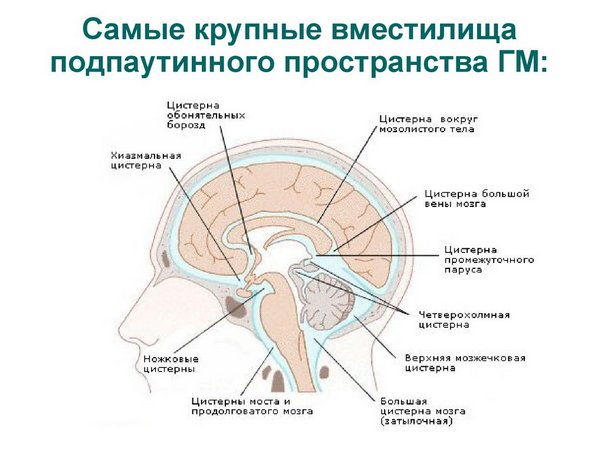
На рисунке представлены самые крупные цистерны подпаутинного пространства. В зависимости от локализации воспаления у больного наблюдаются разные клинические проявления заболевания
- Кистозный арахноидит может иметь различные проявления, которые связаны с характером спаек. Если он не приводит к повышению ВЧД, то заболевание могут не определять в течение нескольких лет. За это время постепенно ухудшается равновесие и теряется синхронизация.
- При поражении передних долей головного мозга снижается память, нарушается психологическое состояние пациента, появляются судороги и различные отклонения психического характера.
- Очень сложно выявить слипчивый церебральный арахноидит, так как для него не характерна локализация проявлений, а симптомы схожи с признаками многих болезней.
- Если арахноидит затронул затылочные цистерны, то возникают признаки поражения лицевого нерва. У больного повышается температура тела.
Стоит отметить, что арахноидит головного мозга не развивается спонтанно. От момента перенесенного инфекционного заболевания до появления первых симптомов, может пройти не менее нескольких месяцев или даже 1 год. При травмах, заболевание может дать о себе знать только спустя 2 года после поражения мозга. Фазы обострения болезни всегда сменяются периодами ремиссии.
Начало патологии имеет подострый характер. Больной жалуется на раздражительность, головную боль или головокружение , постоянную слабость и усталость. Со временем, когда воспалительный процесс прогрессирует, у него возникают очаговые или общемозговые признаки недуга.
Врач-невролог Михаил Моисеевич Шперлинг рассказывает о симптомах повышенного внутричерепного давления:
При этом заболевании характерно образование спаек и срастание оболочек головного мозга, в результате обязательно нарушается отток ликвора. При скоплении спинномозговой жидкости в субарахноидальном пространстве или кистах, это приводит к расширению мозговых полостей. Таким образом, повышается внутричерепное давление, которое и считают одним из главных симптомов болезни.
Диагностика арахноидита головного мозга
В большинстве случаев явные признаки арахноидита головного мозга, которыми можно назвать головокружение, частое появление головной боли с регулярной тошнотой и рвотой не вызывают подозрений у пациента. На начальной стадии они появляются несколько раз в течение месяца и только тогда, когда болезнь переходит в хроническую форму, они возникают достаточно часто и длятся долго, поэтому заставляют человека обратиться за медицинской помощью.
Сложность состоит в том, что симптомы развивающегося арахноидита характерны для большого количества недугов, поэтому лечение часто является запоздалым. Чтобы поставить точный диагноз, врачу потребуется провести целый ряд обследований:
- Офтальмологическое обследование. Самым распространенным видом болезни является оптико-хиазмальный арахноидит. Примерно половина пациентов имеет признаки поражения задней черепной ямки.
- Магнитно-резонансная томография. Данный метод исследования дает возможность установить наличие воспаления в головном мозге в 99% случаев. Обследование выявляет наличие кист и воспалительный процесс в паутинной оболочке головного мозга. Также оно позволяет исключить другие патологии, имеющие такие же проявления (абсцесс, опухоль и т. д.).
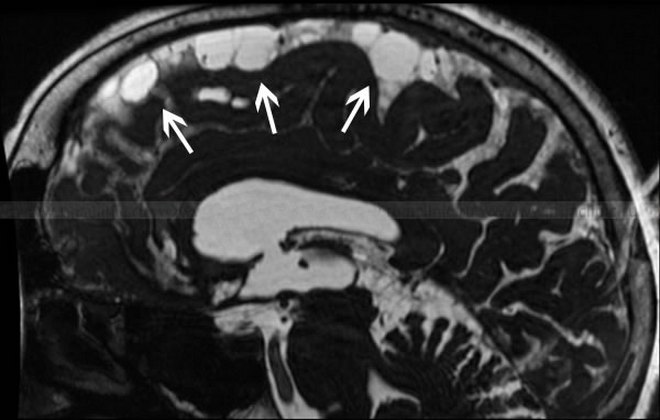
Скопление ликвора в конвекситальном пространстве. Церебральный арахноидит на МРТ в режиме Т2
- Клинический анализ крови дает возможность определить воспалительный процесс в организме и наличие в нем инфекции. Также можно выявить иммунодефицитное состояние, то есть обнаружить главные причины развития недуга.
- Рентгенография дает возможность диагностировать внутричерепную гипертензию.
- Консультация отоларинголога показана людям с проявлениями тугоухости.
- Люмбальная пункция позволяет определить уровень внутричерепного давления. В случае развития арахноидита головного мозга, в спинномозговой жидкости можно выявить повышенное количество белка и нейромедиаторов.
Только после комплексного обследования и точной постановки диагноза, врач сможет назначить правильное лечение.
Лечение
Выделяют медикаментозную терапию арахноидита головного мозга и хирургическую операцию. Что выберет врач будет зависеть от клинического проявления болезни. Операция проводится в случае, когда арахноидиту подверглись спинной мозг, задняя черепная ямка, опто-хиазматическая область, поверхность мозговых полушарий или выявлена киста . При гидроцефалии используется шунтирование. Во всех остальных случаях назначается медикаментозная терапия.
Использование медикаментов
Лечение арахноидита головного мозга всегда длительное и назначается курсами. Для этого пациенту прописываются противовоспалительные, гипосенбилизирующие, дегидратационные и рассасывающие лекарственные препараты. Если диагностирован острый период, лечение предполагает использование антибиотиков. Этапы терапии арахноидального поражения головного мозга предполагают:
- Назначение антибиотиков, которые будут эффективны для конкретной инфекции (цефалоспорины, пенициллины, «Канамицин» и т. д.). Препараты вводят внутримышечно, внутривенно или эндолимфатическим методом (в заднешейные лимфоузлы). Для внутримышечного введения используют «Гумизоль» и «Бийохинол».
- В случае воспалительного процесса, лечение заключается в применении кортикостероидов. Такие препараты назначаются короткими курсами. В основном используют «Преднизолон» и «Дексаметазон». Общеукрепляющим действием обладает «Гистоглобин». Его эффективность доказана в случае поражения головного мозга вследствие аллергии или инфекции.
- Когда болезнь сопровождается высоким ВЧД, для лечения используется «Сульфат магния», «Лазикс», «Диакарб», «Триампур» и т. д. Назначение диуретиков проводится с учетом возможных побочных действий и наличия противопоказаний к их использованию.

- Для лечения назначается внутренний прием препаратов йода.
- Чтобы улучшить движение ликвора и удалить спайки, доктор назначит процедуру вдувания воздуха в пространство между оболочками мозга.
- Если у пациента наблюдаются эпилептические приступы, ему показано лечение противоэпилептическими препаратами.
- Для улучшения мозгового кровообращения, назначают сосудорасширяющие медикаменты («Кавинтон», «Церебролизин», «Курантил», «Винпоцетин» и т. д.).
- Лечение может включать использование ноотропов.
- Чтобы улучшить обменные процессы в организме, лечение допускает прием витаминных препаратов, в основе которых витамины группы В, аскорбиновая кислота, экстракт алоэ, «Аминалон», «Кокарбоксилаза» и т. д.
- Фиброзирующие формы болезни лечат медикаментами, которые способствуют рассасыванию рубцов («Лидаза», «Энцефабол» и т. д.).
- Назначаются препараты с антиоксидантным эффектом.
Дополнительная терапия
К дополнительным способам лечения арахноидита головного мозга относят:
- Проведение люмбальной пункции, которая помогает облегчить состояние при высоком ВЧД.
- Психотерапевтическая реабилитация.
- Оперативное лечение, во время которого разъединяются места сращения оболочек головного мозга, удаляются кисты и рубцы.
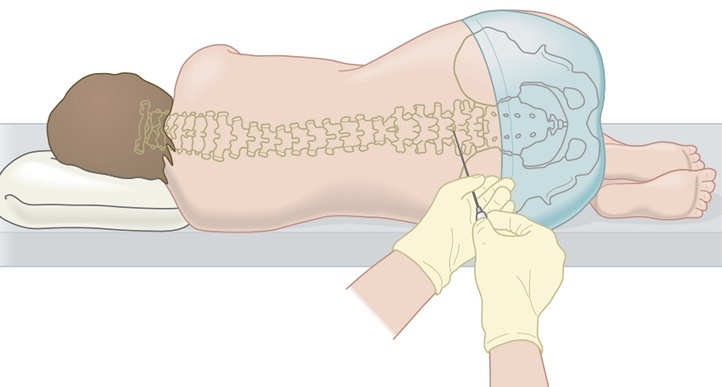
Процедура проведения люмбальной пункции заключается в прокалывании иглой Бира паутинной оболочки спинного мозга между 3 и 4, либо 2 и 3 поясничным позвонками для забора ликвора
Прогноз для жизни пациента в большинстве случаев благоприятный, однако, болезнь может способствовать нарушению трудоспособности. К этому приводит снижение зрения, возникновение приступов эпилепсии.
Арахноидит сегодня успешно лечится, если как можно раньше обратиться к доктору и выполнять все его предписания. В таком случае появляются все шансы на полное выздоровление и возращение к нормальному ритму жизни.
