Менингит - симптоми и лечение
Какво е менингит? Ще анализираме причините за появата, диагнозата и методите на лечение в статията на д-р Александров П. А., специалист по инфекциозни заболявания с 11-годишен опит.
Дефиниция на болестта. Причини за заболяването
инфекциозен менингит- комбинирана група от остри, подостри и хронични инфекциозни заболявания, причинени от различни видове патогенни микроорганизми (вируси, бактерии, гъбички, протозои), които при условия на специфична резистентност на организма причиняват увреждане на мембраните на главния и гръбначния мозък, проявяващ се в изразен синдром на дразнене на менингите, синдром на тежка интоксикация и винаги протичащ с потенциална заплаха за живота на пациента.
Инфекциозният менингит може да бъде както първична патология (развиваща се като независима нозологична форма), така и вторична (развиваща се като усложнение на друго заболяване).
Гледайки напред, бих искал да отговоря на популярния въпрос на читателите и потребителите на мрежата: какъв е рискът от инфекция от пациент и възможно ли е да бъдете близо до пациент без особен риск от развитие на менингит? Отговорът е много прост: предвид факта, че менингитът е комбинирана група от заболявания, причинени от различни инфекциозни агенти, рискът от инфекция ще зависи от етиологичната причина за менингит, но вероятността от развитие на менингит зависи от способностите на човешката имунна система. С други думи, за да знаете дали има риск, трябва да знаете кой микроорганизъм е причинил менингит при даден пациент и какви са защитните имунни способности на другите.
В зависимост от вида на менингита се различават начините на заразяване и механизмите на възникване на заболяването. По отношение на инфекциозния менингит може да се посочи изключително широко географско разпространение, с тенденция към увеличаване на огнищата на заболяването на африканския континент (менингококов менингит), по-често развитие на заболяването при деца и увеличаване на заболеваемостта в студен сезон (вирусен менингит като усложнение на ТОРС). Предаването на инфекцията често става по въздушно-капков път.
Симптоми на менингит
Доста характерни при менингита (и по-специално при менингококовия процес) са признаците на участие в патологичния процес на менингите (менингеални синдроми), които се разделят на групи:
Отделно заслужава да се спомене специфична проява, която е подобна на симптомите на менингит (менингеален синдром), но не е такава и няма нищо общо с патогенезата на истинския менингит - менингизъм. Най-често се развива поради механични или интоксикационни ефекти върху менингите при липса на възпалителен процес. Той се спира, когато провокиращият ефект се отстрани, в някои случаи диференциалната диагноза е възможна само при провеждане на специални изследвания.
Патогенезата на менингита
Разнообразието от патогени и индивидуалните характеристики на индивидите в човешката популация определят доста изразената вариабилност на формите и проявите на менингит, риска от инфекция за други хора, така че в тази статия ще се съсредоточим върху най-значимите форми на заболявания и техните патогени в социално отношение.
менингококов менингит- винаги остро (остро) заболяване. Причинява се от менингокока на Vekselbaum (грам-отрицателна бактерия, неустойчива в околната среда, при температура 50 градуса по Целзий умира след 5 минути, UV радиация и 70% алкохол убиват почти мигновено). Източникът на разпространение на инфекцията е болен човек (включително менингококов назофарингит) и бактерионосител, предаването става по въздушно-капков път.
Мястото на въвеждане (порта) е лигавицата на назофаринкса. В по-голямата част от случаите инфекциозният процес не се развива или се развиват локални форми на заболяването. Когато менингококът преодолее локалните антиинфекциозни бариери, настъпва хематогенно разпространение на инфекцията и настъпва генерализирана менингококова инфекция, включително развитие на менингококов менингит, при липса на адекватно лечение, завършващо в повече от 50% от случаите с фатален изход. В патогенезата на заболяването се отделят токсини след смъртта на бактерии в кръвния поток, увреждане на стените на кръвоносните съдове, което води до нарушена хемодинамика, кръвоизливи в органите и дълбоки метаболитни нарушения. Има свръхраздразнение на мембраните на мозъка, развитие на гнойно възпаление на тъканта и бързо повишаване на вътречерепното налягане. Често, поради оток и подуване на мозъчната тъкан, мозъкът се вклинява във foramen magnum и пациентът умира от дихателна парализа.
Латентният период на заболяването е от 2 до 10 дни. Началото е остро (още по-правилно - най-остро). В първите часове на заболяването се наблюдава рязко повишаване на телесната температура до 38,5 градуса и повече, тежка летаргия, слабост, болка в периорбиталната област, загуба на апетит и остро главоболие. Характерен признак на главоболие е постоянно нарастване на интензивността му, дифузна болка без ясна локализация, избухваща или натискаща природа, причинявайки истинско мъчение на пациента. В разгара на главоболието се появява повръщане без предишно гадене, което не носи облекчение. Понякога при пациенти с тежко неконтролирано протичане, предимно при деца в безсъзнание, се наблюдава неудържим плач, съпроводен със захващане на главата с ръце - т.нар. "хидроцефален вик", причинен от рязко повишаване на вътречерепното налягане. Запомня се външният вид на болните - изостряне на чертите на лицето (симптом на Lafort), менингеална поза на 2-3-ия ден от заболяването (досега "посочено куче"). Някои пациенти развиват хеморагични обриви по тялото, наподобяващи звездовиден обрив (което е неблагоприятен признак). В продължение на 2-3 дни тежестта на симптомите се увеличава, могат да се появят халюцинации и заблуди. Степента на нарушено съзнание може да варира от сънливост до кома, при липса на лечение смъртта може да настъпи по всяко време.
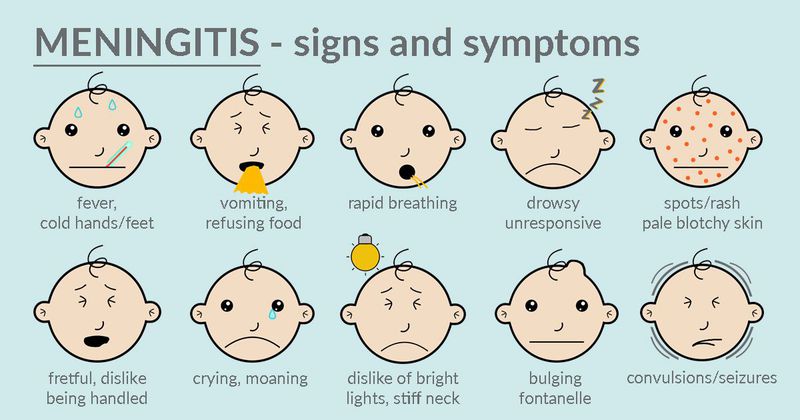
Туберкулозен менингит- бавно развиваща се патология. Той е предимно вторичен, развива се с вече съществуващия туберкулозен процес на други органи. Има няколко периода на развитие, последователно развиващи се за дълъг период от време:
1. продромален (до 10 дни, характеризиращ се с леки симптоми на общо неразположение)
2. сензомоторно дразнене (от 8 до 15 дни, появата на начални церебрални и слаби менингеални прояви)
3. пареза и парализа (обръща внимание от 3 седмици от дебюта на инфекциозния процес под формата на промени и загуба на съзнание, преглъщане, нарушения на говора).
Първоначално има умерено повишаване на телесната температура без изразени скокове и покачвания, доста поносими главоболия с ниска интензивност, които са добре спрени чрез приемане на аналгетици. В бъдеще главоболието се засилва, гаденето и повръщането се свързват. Неизменен признак на туберкулозен менингит е повишаване на температурата, треска, като цифрите и продължителността могат да варират от субфебрилни до хектични стойности. Постепенно, от края на втората седмица, се появяват симптоми на дезориентация, ступор и бавно нарастват, завършвайки с дълбоко "натоварване" на пациента, ступор и кома. Развива се дисфункция на тазовите органи, коремна болка. Менингеалните симптоми също се развиват постепенно, а истински класическите симптоми (позата на „посоченото куче”) се развиват само в напреднали случаи.
Херпетичен менингитнай-често се причинява от вируси на херпес симплекс тип 1 и 2, вирус на варицела зостер и се развива на фона на отслабване на организма с остри респираторни вирусни инфекции или тежка имуносупресия, вкл. СПИН. Разделя се на първичен (когато процесът се развива по време на първична инфекция с вируса) и вторичен (реактивиране на инфекцията на фона на намаляване на имунитета). Винаги остро заболяване, първичните прояви зависят от предишния преморбиден фон. По-често на фона на съществуващите остри респираторни вирусни инфекции, херпесни изригвания на периоралната област и гениталните органи се появява силно главоболие с дифузен характер, което се влошава с времето, повръщане, което не носи облекчение. Всичко това може да се случи на фона на умерена или висока температура, леки менингеални симптоми. Често се присъединява увреждане на мозъка, в такива случаи психични разстройства (често агресия), халюцинации, дезориентация, генерализирани конвулсии се появяват на 3-4-ия ден. При правилно лечение прогнозата обикновено е доста благоприятна, при липса на адекватно лечение при условия на нарушена имунологична резистентност е възможен летален изход или устойчиви остатъчни ефекти.
Класификация и етапи на развитие на менингит
Има следните видове инфекциозен менингит:
2. Според преобладаващия ход на възпалителния процес:
- гнойни (менингококови, пневмококови, причинени от Haemophilus influenzae)
- серозен (вирусен)
3. Надолу по веригата:
- рязко (като опция - светкавично)
- подостра
- хроничен
4) По локализация, тежест, клинични форми и др.
Усложнения на менингит
Усложненията, наблюдавани при менингит с менингококова природа (по-рядко при други форми на менингит), са ранни и късни, свързани както с катастрофата на нервната система, така и с други части на тялото. Основните са:
Диагностика на менингит
Първичното диагностично търсене включва преглед от инфекционист и невролог и при съмнение за менингит водещо диагностично изследване - лумбална пункция.
Това включва въвеждането на куха игла в субарахноидалното пространство на гръбначния мозък на нивото на лумбалния отдел на гръбначния стълб. Целта на това изследване е да се изяснят вида, свойствата и естеството на промените в цереброспиналната течност, да се идентифицират възможните патогени и начините за лечение на този вид менингит.
В зависимост от етиологичния агент, който причинява менингит, свойствата на цереброспиналната течност се различават, ето основните им видове и характеристики:
1. Бактериален менингит (включително менингококов менингит):
- течност под високо налягане (над 200 mm воден стълб)
- получената течност е жълто-зелена, вискозна, със значителна клетъчно-протеинова дисоциация, изтича бавно
- високо съдържание на клетки (неутрофилна плеоцитоза 1000/µl и повече)
- повишаване на нивото на протеин 2-6 g / l и повече
- спад на нивата на хлорид и захар
2. Серозен менингит (включително вирусен):
- налягането на цереброспиналната течност е нормално или леко повишено
- прозрачен ликьор, течащ при пункция 60-90 капки в минута
- броят на клетъчните елементи в цереброспиналната течност (цитоза) е по-малък от 800 на µl
- концентрация на протеин до 1 g/l и по-ниска
- глюкоза в нормални граници
3. Туберкулозен менингит:
- умерено повишаване на налягането в CSF
- прозрачен на вид, понякога опалесциращ филм
- умерен брой клетки (до 200 на µl, главно лимфоцити)
- протеинът се повишава до 8 g/l
- глюкозата и хлоридите са намалени
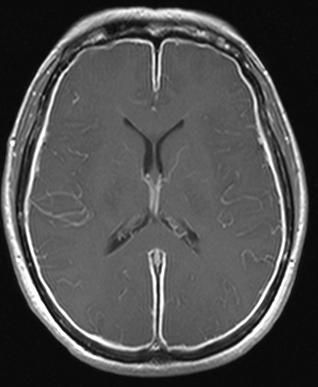
В допълнение към определянето на физикохимичните свойства на CSF, днес широко се използват методи за изолиране и идентифициране на причинителя на заболяването, което може да играе решаваща роля в терапията и прогнозата. Най-значими са култивирането на нативна цереброспинална течност върху хранителни среди (търсене на бактериални, гъбични патогени), PCR на цереброспинална течност (полимеразна верижна реакция) за идентифициране на нуклеиновите киселини на патогена, ELISA (ензимен имуноанализ) на цереброспинална течност , кръв, урина и др., за да се определят антигените и антителата на възможните патогени на менингит, микроскопия на цереброспинална течност и назофарингеална слуз, клинични и биохимични кръвни изследвания. Доста информативен е ЯМР на мозъка.
ЯМР на мозъка за менингит
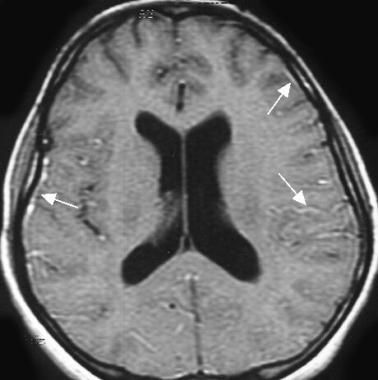
КТ на мозъка
Лечение на менингит
Основното и главно условие за ефективна грижа за пациенти с менингит е ранната хоспитализация и започването на специфична етиотропна и патогенетична терапия! Следователно, при най-малкото подозрение на лекар или фелдшер за менингит, трябва да се предприемат всички възможни стъпки за доставяне на съмнителния пациент в инфекциозна болница възможно най-скоро и започване на лечение, съмнения на медицински специалисти или самия пациент по отношение на диагнозата и хоспитализацията трябва да се разглежда като неразумна (опасна) и незабавно да се прекрати.
Етиотропната терапия (насочена към отстраняване на патогена) зависи от конкретната ситуация (изследване, лекарски опит, алгоритми) и може да включва назначаването на антибактериални лекарства, включително противотуберкулозни (за менингит от бактериална, туберкулозна природа, неяснота на ситуация), антивирусни средства (за херпесен менингит, други вирусни патогени), противогъбични средства (за гъбични инфекции). Предимство се дава на интравенозно приложение на лекарства под контрола на състоянието на пациента и периодичен контрол на цереброспиналната течност (контролна лумбална пункция).
Патогенетичната и симптоматична терапия е насочена към прекъсване на връзките на патогенезата, подобряване на действието на етиотропните средства и подобряване на общото състояние на пациента. Може да включва употребата на хормони, диуретици, антиоксиданти, съдови средства, глюкоза и др.
Тежките и животозастрашаващи форми на менингит трябва да бъдат в отделения за интензивно лечение и интензивни отделения под постоянно наблюдение на медицинския персонал.
Прогноза. Предотвратяване
Прогнозата за развитието на менингит зависи от неговия патоген. При бактериален менингит (като се има предвид, че в 60% от случаите това е менингококов менингит) прогнозата винаги (дори в съвременни болнични условия) е много сериозна - смъртността може да достигне 10-15%, а с развитието на генерализирани форми на менингококова инфекция - до 27%. Дори при успешен изход съществува висок риск от остатъчни (остатъчни) явления, като интелектуално увреждане, парези и парализи, исхемичен инсулт и др.
Невъзможно е да се предвиди развитието на определени нарушения, възможно е само да се сведе до минимум появата им, като се свържете с лекар навреме и започнете лечение. При вирусен менингит прогнозата е по-благоприятна, като цяло смъртността е не повече от 1% от всички случаи на заболяването.
Профилактика на менингитвключва специфични и неспецифични дейности.
Неспецифични- здравословен начин на живот, укрепване на имунната система, спазване на правилата за хигиена, използване на репеленти и др.
Специфичнипревенцията е насочена към развитие на имунитет срещу определени патогени на инфекциозен менингит, това е ваксинация, например срещу менингококова инфекция, пневмокок, Haemophilus influenzae. Ваксинациите са най-ефективни в детски групи, тъй като децата са най-податливи на развитие на менингит и ваксинацията значително намалява тяхната честота.
Библиография
- 1. Алексеева, Л. А. Диагностична стойност на спектъра на цереброспиналната течност при бактериален и вирусен менингит при деца / Л. А. Алексеева, М. Н. Сорокина // Клинична лабораторна диагностика. 2001. № 2. С. 215-219
- 2. Богомолов Б.П. Диагностика на вторичен и първичен менингит. // Epidemiol. и инфекциозен болести, 2007. № 6. стр.44-48.
- 3. Казанцев А.П., Зубик Т.М., Иванов К.С., Казанцев В.А. Диференциална диагноза на инфекциозни заболявания. Ръководство за лекари. М.: Мед. информирам. агенция, 1999. - 481с. / гл. 13. Менингити и менингоенцефалити. стр.342-379
- 4. Инфекциозни болести: национални ръководства. / Ед. Н.Д. Юшчук, Ю.Я. Венгеров. М.: GEOTAR-Media, 2009. 1056s. (стр.725-735)
- 5. Менингококов менингит. Бюлетин N°141. СЗО. ноември 2015 г
- 6. Менингококова болест (Neisseria meningitidis)/Центрове за контрол и превенция на заболяванията/24 юли 2015 г.
- 7. Менингококова болест: Техническа и клинична информация/Центрове за контрол и превенция на заболяванията/24 юли 2015 г.
- 9. Менингококова болест/Центрове за контрол и превенция на заболяванията/24 юли 2015 г.
- 10. Sejvar JJ, Johnson D, Popovic T, et al. Оценка на риска от лабораторно придобита менингококова болест. J Clin Microbiolol 2005; 43:4811-4
