Síntomas de meningitis en un niño, diagnóstico, tratamiento, vacunas.
La meningitis es un proceso inflamatorio que afecta a las meninges (M). Pueden recubrir tanto las membranas del cerebro como de la médula espinal, con localización predominante en el MMO (soft MO). Para indicar derrota:
- MO sólido use el término - paquimeningitis;
- suave y aracnoideo - leptomeningitis;
- solo aracnoides - aracnoiditis.
Después de que el patógeno ingresa, se fija y se multiplica en la puerta de entrada de la infección, se desarrolla una inflamación local (la nasofaringitis previa es típica en la meningitis meningocócica). En el futuro, se produce la entrada hematógena del patógeno en las membranas del cerebro. La inflamación del MO, de hecho, la meningitis ocurre después de que el patógeno supera la BBB (barrera hematoencefálica). Después de eso, dependiendo del patógeno, se desarrolla meningitis purulenta o serosa.
La principal sintomatología clínica de la enfermedad se desarrolla como resultado de la irritación de los plexos coroideos de los ventrículos del GM por patógenos y los productos de su vida activa. Esto conduce a una acumulación excesiva de líquido cefalorraquídeo y al desarrollo del síndrome hipertensivo-hidrocefálico.
Epidemiología de la enfermedad
Muy a menudo, la enfermedad se transmite por gotitas. La puerta de entrada para la infección son las membranas mucosas del tracto respiratorio o del tracto gastrointestinal (con menos frecuencia). Además, la vía de transmisión de la infección puede ser fecal-oral, por contacto sanguíneo y vertical.
La flora bacteriana, vírica, fúngica, los plasmodios palúdicos, las helmintiasis, etc. pueden dar lugar a la aparición de meningitis. Sin embargo, en los niños, la meningitis bacteriana causada por meningo, infecciones neumocócicas, Haemophilus influenzae, Yersinia, Stepto y estafilococos es la más común.
La fuente de infección es una persona enferma o, con mucha menos frecuencia, un animal doméstico o salvaje.
En la propagación de la infección meningocócica verdadera causada por meningococos (Neisseria meningitidis), importancia epidemiológica importante no son sólo los pacientes con formas graves de infección o nasofaringitis meningocócica, sino también los portadores sanos de meningococos. El contacto con pacientes gravemente enfermos en los primeros días de su enfermedad se acompaña de máximos riesgos de infección. Las personas con nasofaringitis meningocócica siguen siendo extremadamente infecciosas hasta por dos semanas. En este sentido, el paciente está sujeto a hospitalización de emergencia obligatoria en un hospital de enfermedades infecciosas.
La infección con infección meningocócica de un portador sano es menos común, sin embargo, debe tenerse en cuenta que la cantidad de portadores supera significativamente la cantidad de pacientes, por lo que juegan un papel importante en la propagación de la infección. La duración del transporte de meningococos en la nasofaringe es de dos a tres semanas (en casos raros, hasta seis o más semanas), mientras que el paciente durante este período puede liberarlos al medio ambiente al toser y estornudar.
Los niños son más susceptibles a la infección y la portan en formas más graves. Cabe señalar que la infección meningocócica es una de las infecciones peligrosas e impredecibles en cuanto a la velocidad de su curso y el desarrollo de complicaciones graves. En los niños, el curso generalizado de las infecciones meningocócicas suele ser extremadamente difícil y, en ausencia de un tratamiento especializado oportuno, se caracteriza por un alto riesgo de muerte.
Cuarentena en colegios, guarderías, internados, etc. por un período de diez días se establece precisamente con la meningitis meningocócica. El período de cuarentena se computa desde el momento en que se aisló al último paciente.
Clasificación de la meningitis
Según la etiología del desarrollo de la meningitis puede ser:
- bacteriano (causado por meningo-, neumo-, -, Haemophilus influenzae, Mycobacterium tuberculosis, espiroquetas pálidas, etc.);
- viral (coriomeningitis linfocítica aguda causada por (ECHO y), desarrollada en el contexto de una epidemia, infección por virus de Epstein-Barr o citomegalovirus, etc.);
- hongos (asociados con infección por cándida o criptococosis);
- protozoario (toxoplasma, etc.).
Por la naturaleza de la inflamación, la meningitis puede ser:
- purulento, con predominio de células neutrofílicas en el líquido cefalorraquídeo;
- seroso, con predominio de células linfocíticas en el líquido cefalorraquídeo.
Según la localización de la inflamación, se distinguen meningitis cerebral y espinal. Además, la meningitis se puede clasificar según la extensión de la inflamación (generalizada o limitada).
La gravedad de la enfermedad puede ser: leve, moderada, grave y extremadamente grave.
El curso del proceso infeccioso puede ser fulminante, agudo, subagudo, recurrente y crónico.
Dependiendo de la patogenia del desarrollo, la meningitis se puede clasificar como:
- primaria, desarrollada sin infección en otros órganos;
- secundario, que es una complicación de otro proceso infeccioso.
Los primeros signos de meningitis en un niño.
El período de incubación de la meningitis en niños y adultos puede variar de 2 a 10 días. Muy a menudo, de 4 a 6 días.
Pues el desarrollo de la inflamación de las meninges se caracteriza por la aparición de:
- un fuerte aumento de la temperatura corporal;
- dolores de cabeza severos;
- vómitos repetidos.
Además, los pacientes tienen fotofobia y una reacción marcadamente negativa a los sonidos fuertes.
Todos los síntomas principales de la meningitis se dividen en infecciosos generales, cerebrales y meníngeos. La aparición de cambios inflamatorios en el líquido cefalorraquídeo también es específica.
¿Cómo se manifiesta la meningitis en los niños?
La clínica del síndrome de intoxicación general se caracteriza por la aparición de temperatura corporal elevada, fiebre, escalofríos, palidez severa, comportamiento inquieto en un niño, negativa a comer y beber.
Síntomas de la meningitis en niños.
Los signos cerebrales de meningitis en niños se manifiestan por un intenso dolor en la cabeza, localizado principalmente en la región frontotemporal y que se agrava cuando el niño intenta mover los globos oculares. Los ruidos fuertes y las luces brillantes también provocan un fuerte aumento del dolor de cabeza. Los vómitos en pacientes con meningitis se repiten, no brindan alivio, no dependen de la ingesta de alimentos y no se acompañan de náuseas.
Posibles alteraciones de la conciencia, el desarrollo de trastornos psicomotores, estupor, estupor o coma. Se pueden desarrollar convulsiones.
Para las manifestaciones del síndrome meníngeo, una posición prona forzada es específica (postura de un perro de muestra o un gatillo amartillado).
Postura del perro de muestra:
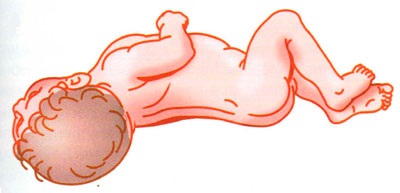 Postura de perro señalador para la meningitis
Postura de perro señalador para la meningitis Además de la fotofobia severa y el aumento de la sensibilidad al dolor, se desarrollan síntomas meníngeos específicos (los principales signos de diagnóstico de la inflamación MO).
Los principales síntomas específicos de la meningitis en un niño.
Los síntomas (signos) meníngeos más comúnmente detectados son:
- rigidez en el cuello;
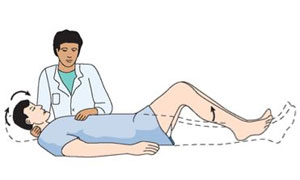 Músculos del cuello rígidos
Músculos del cuello rígidos - los síntomas de Brudzinski;
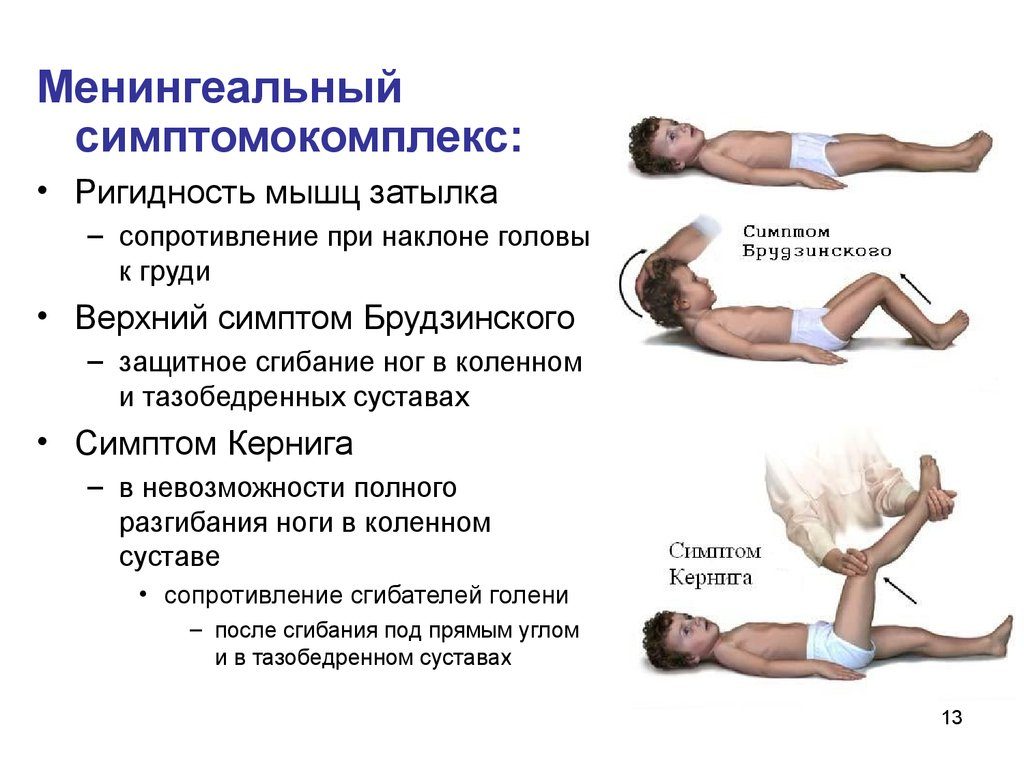 Síntomas de la meningitis según Kerning y Brudzinsky
Síntomas de la meningitis según Kerning y Brudzinsky - síntoma de Kerning;
- Síntoma de Lessage (específico sólo para niños pequeños). Se manifiesta cuando el bebé tira de las piernas hacia el estómago cuando levanta la axila;
 Los síntomas de la meningitis de Lessage
Los síntomas de la meningitis de Lessage - Síntoma de Bechterew, acompañado de aparición de dolor local al golpetear en los arcos cigomáticos;
- síntoma de Mondonesi, manifestado por un dolor agudo con una ligera presión en los ojos.
Los signos más característicos de la meningitis en un adolescente o adulto serán los síntomas de tortícolis, Kerning y Brudzinski.
El desarrollo de la meningococemia se acompaña de la aparición de una erupción meningocócica extremadamente específica. Las erupciones con meningitis tienen una forma estrellada irregular, localizada principalmente en las nalgas y las piernas. Además, las erupciones pueden extenderse al tronco, los brazos y la cara. En el centro de los elementos de la erupción, puede aparecer necrosis. En la meningococemia grave, los elementos de la erupción pueden fusionarse.
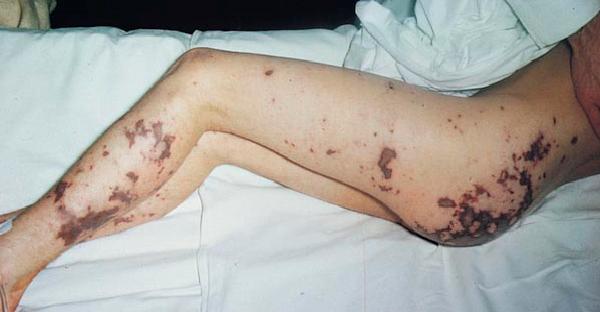 Erupción cutánea con meningitis
Erupción cutánea con meningitis 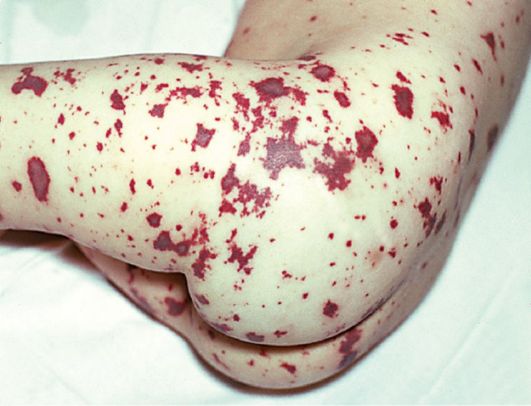
Cabe señalar que en los bebés del primer año de vida, la meningitis puede derivar en una hidrocefalia severa en un período de tiempo muy corto. Para los bebés, los signos típicos de la meningitis son la aparición de un grito cerebral penetrante, pulsaciones y un abultamiento significativo de la fontanela grande.
Síntomas de la meningitis en adolescentes.
Para adolescentes y adultos, la presencia de nasofaringitis meningocócica que precede a la meningitis es más común. De la nasofaringitis viral ordinaria, las meningocócicas difieren en un tono púrpura azulado y una granularidad pronunciada de la pared faríngea posterior.
También es característica la aparición de fiebre alta, fiebre, debilidad, mareos, dolores de cabeza, congestión nasal, ronquera, etc. Es decir, no hay diferencias especiales con el ARI habitual.
El diagnóstico de nasofaringitis meningocócica se realiza únicamente tras el comportamiento de estudios bacteriológicos o serológicos. Es posible sospechar el desarrollo de nasofaringitis meningocócica por la presencia de contacto con una inflamación enferma del MO. En este sentido, todos los pacientes con una clínica ARVI que tuvieron contacto con el paciente están necesariamente hospitalizados en un hospital de enfermedades infecciosas.
La nasofaringitis puede ocurrir como una forma separada de infección meningocócica, pero en poco tiempo pueden convertirse en formas graves de inflamación de la mucosa o meningococemia.
Diagnóstico de meningitis en niños.
Son obligatorios un examen, recolección de antecedentes epidemiológicos, estudios generales (análisis de sangre y orina, bioquímica, proteína C reactiva, recuento de plaquetas y coagulograma).
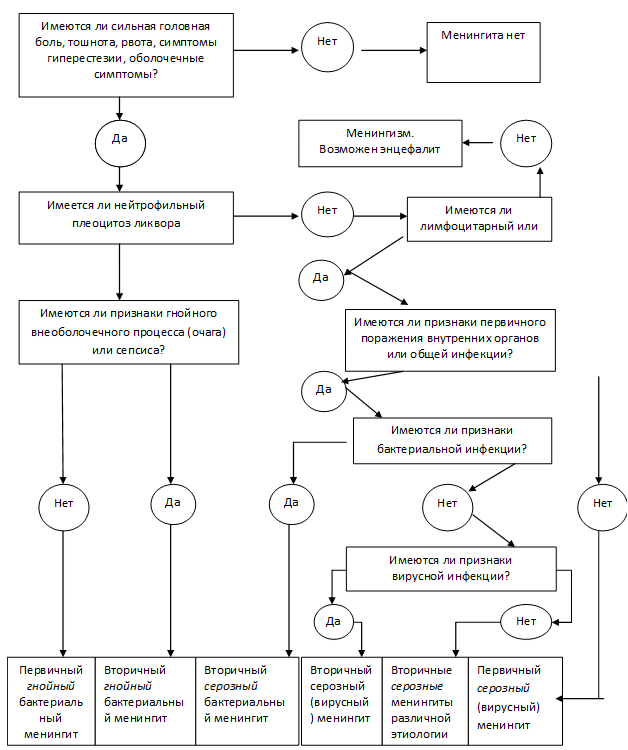 Esquema para el diagnóstico de meningitis.
Esquema para el diagnóstico de meningitis. Dado que los cambios inflamatorios en el líquido cefalorraquídeo son específicos de la meningitis, es obligatorio examinar el líquido cefalorraquídeo.
También se muestra para realizar tomografía computarizada o resonancia magnética del cerebro, ECG, radiografía de tórax y senos paranasales (excluyendo enfermedades que podrían complicarse con inflamación del MO). Si es necesario, se determinan inmunoglobulinas a herpesvirus, citomegalovirus y virus de Epstein-Barr, etc.
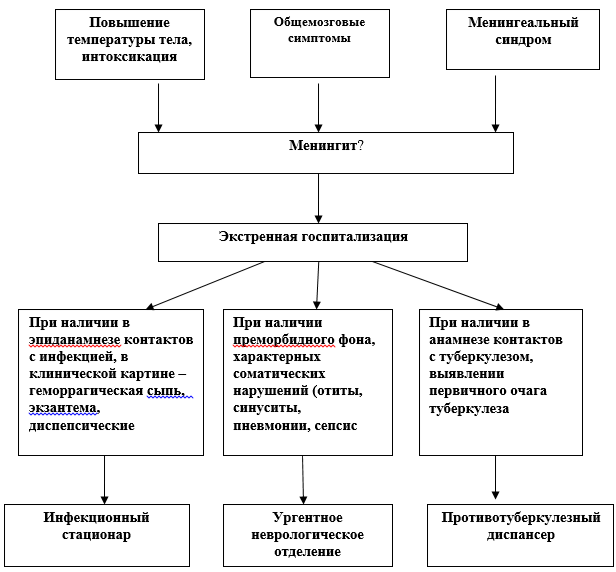
Análisis de meningitis
La base del diagnóstico de laboratorio de las infecciones meningocócicas es el estudio bacteriológico de la mucosidad nasofaríngea, sangre y líquido cefalorraquídeo del paciente.
El material se examina en un medio nutritivo especial, con una determinación adicional a qué agentes antibacterianos es más sensible el patógeno.
Para diagnósticos rápidos se puede utilizar la detección de antígenos en sangre o líquido cefalorraquídeo, PCR o inmunoensayo enzimático.
Tratamiento de la meningitis en un niño.
Todo tratamiento debe llevarse a cabo estrictamente en un hospital de enfermedades infecciosas. La hospitalización del paciente es obligatoria.
Las tácticas de tratamiento dependen de la gravedad de la condición del paciente, su edad, la presencia de complicaciones y el agente causal de la enfermedad.
La terapia antibacteriana se aplica empíricamente. Si es necesario, después de recibir cultivos para la sensibilidad, se pueden cambiar las drogas.
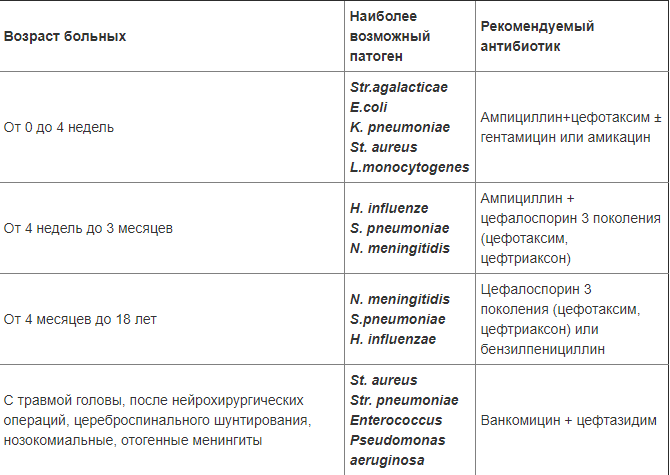 Tabla de antibióticos recomendados para la meningitis
Tabla de antibióticos recomendados para la meningitis Además de la terapia con antibióticos, se prescribe sintomático:
- con un aumento de la temperatura, se indica el nombramiento de AINE;
- la metoclopramida se usa para detener los vómitos;
- con el desarrollo de convulsiones, están indicados anticonvulsivos;
- la terapia de desintoxicación es obligatoria;
- en caso de shock infeccioso-séptico, se usan glucocorticosteroides.
Consecuencias de la meningitis en niños
Las consecuencias y el pronóstico dependen de la gravedad de la inflamación de la EM y la oportunidad de brindar atención médica calificada. De las complicaciones, es posible el desarrollo de ITSH (shock infeccioso-tóxico), CID, edema cerebral, hemorragia en la corteza suprarrenal, disminución de la inteligencia, aparición de anomalías mentales, desarrollo de parálisis y paresia.
En las formas graves o de inicio tardío del tratamiento, existe un riesgo importante de muerte.
Prevención de la meningitis en niños.
Las medidas preventivas en el brote son obligatorias.
- Inmediatamente después de la hospitalización del último paciente, se establece la cuarentena por un período de 10 días.
- Todos los pacientes con signos de SARS y que tuvieron contacto con el paciente están sujetos a hospitalización.
- Para las personas de contacto, se realiza un examen bacteriológico obligatorio (al menos dos veces).
- Todos los que han estado en contacto con el paciente son examinados diariamente por un médico, y también se les muestra un curso profiláctico de eritromicina ® durante 5 días en dosis específicas para la edad. No requiere aislamiento.
- La habitación debe limpiarse en húmedo y ventilarse regularmente.
- El paciente ingresa en el equipo tras estudio bacteriológico realizado cinco días después del alta.
¿Cómo se llama la vacuna contra la meningitis?
La vacunación contra la meningitis para niños no está incluida en la lista de vacunas obligatorias. Sin embargo, está indicado para pacientes con alto riesgo de infección. La inmunidad después de la vacunación dura tres años.
Nombres de las vacunas contra la meningitis para niños:
- Meningo A+S®
- vacunas meningocócica A y A+C
