Síntomas de meningitis en un adulto, primeros signos, diagnóstico y tratamiento.
La meningitis es un grupo de neuroinfecciones agudas que afectan las meninges blandas y se manifiestan por síntomas de aumento de la PIC (presión intracraneal) e irritación de las meninges, así como intoxicación general. El proceso inflamatorio durante la meningitis puede afectar tanto las membranas del cerebro como la médula espinal.
En la Clasificación Internacional de Enfermedades (CIE), la meningitis se clasifica en varios títulos.
Meningitis - Código ICD 10:
- A39.0 - para meningitis meningocócica;
- G00 – para meningitis bacteriana y, según el patógeno, el código se complementa con un número:
- 1- por meningitis neumocócica (G00.1);
- 2 - estreptocócico;
- 3- estafilococo;
- 8 - para meningitis causada por otros patógenos bacterianos;
- 9 - para meningitis no especificada.
El código G01 se utiliza para la meningitis que se ha desarrollado en el contexto de diversas infecciones bacterianas clasificadas en otra sección;
La meningitis viral se clasifica en la partida A87.
- 2- para coriomeningitis linfocítica;
- 9 – meningitis viral no especificada.
¿La meningitis es contagiosa?
La meningitis es una enfermedad contagiosa. La meningitis meningocócica es la más contagiosa. Los pacientes gravemente enfermos representan el mayor peligro para los demás en los primeros días de la enfermedad. Los pacientes cuya infección meningocócica se presenta en forma de nasofaringitis pueden representar un grave peligro para los demás durante varias semanas.
Los portadores sanos pueden eliminar meningococos al medio ambiente al toser y estornudar durante 2 o 3 semanas. En algunos casos, un estado de portador sano puede durar más de seis semanas.
Los niños y los pacientes con sistemas inmunitarios debilitados son los más susceptibles a las infecciones.
¿La meningitis se transmite por gotitas en el aire?
La vía de transmisión más común de la meningitis es la transmisión por gotitas. Sin embargo, en casos raros, la infección con patógenos de la meningitis puede ocurrir a través del contacto con la sangre y por vía vertical.
Los patógenos de la meningitis se transmiten de persona a persona. La fuente de infección de la meningitis meningocócica son los pacientes gravemente enfermos, las personas que padecen nasofaringitis meningocócica y los portadores sanos de la infección meningocócica.
Tipos de meningitis
Dependiendo de la etiología del patógeno, la meningitis puede ser bacteriana (esto incluye la meningitis meningocócica clásica), viral, fúngica, protozoaria, etc.
Las más comunes son la meningitis bacteriana causada por estafilococos, estreptomeningococos, Proteus, Escherichia, Haemophilus influenzae, etc.
Dependiendo de la naturaleza de los procesos inflamatorios, la meningitis puede ser purulenta o serosa.
Además, es necesario dividir la inflamación de las meninges en:
- primaria, que surgió como una enfermedad independiente;
- secundaria, que es una complicación de otra infección (la meningitis puede ser una complicación de otitis purulenta, sinusitis, mastoiditis, etc.).
En duración, el proceso inflamatorio puede ser ultrarrápido, agudo, lento o crónico.
Los grados de gravedad se dividen en leve, moderado, grave y extremadamente grave.
Patogenia del desarrollo de la inflamación de las meninges.
El período de incubación de la meningitis en adultos oscila entre 1 y 5 días. En algunos casos, hasta 10 días.
La puerta de entrada de los patógenos de la meningitis, en la mayoría de los casos, son las membranas mucosas que recubren la nasofaringe y los bronquios. Una vez que los microorganismos patógenos ingresan a la membrana mucosa, comienza su reproducción activa. Este proceso puede manifestarse como una reacción inflamatoria local.
La meningitis de etiología meningocócica se caracteriza por el desarrollo de nasofaringitis meningocócica, que se presenta como infecciones respiratorias agudas (síntomas catarrales, fiebre, escalofríos, dolor de garganta, ronquera, etc.). Cabe señalar que en pacientes con buena inmunidad, por regla general, la infección meningocócica solo puede ocurrir en forma de nasofaringitis, sin conducir al desarrollo de meningitis o meningococemia. La generalización de la infección será prevenida por la inmunidad humoral local del paciente. En algunos casos, puede producirse una destrucción rápida y completa del meningococo, sin manifestaciones clínicas pronunciadas. También es posible que la enfermedad se transforme en un portador sano (asintomático) de una infección meningocócica.
En presencia de factores favorables (disminución de la inmunidad, agotamiento del cuerpo por una enfermedad prolongada, etc.), los meningococos pueden ingresar al espacio subaracnoideo y causar inflamación de las meninges. También es posible que las bacterias ingresen a las membranas del cerebro a través de la ruta linfógena o hematógena (con mayor frecuencia en otitis, sinusitis, etc.) complicadas y graves.
Una vez que el patógeno ingresa al líquido cefalorraquídeo, la inflamación se desarrolla instantáneamente. Esto se debe al hecho de que el líquido cefalorraquídeo carece de mecanismos de defensa antiinflamatorios: inmunoglobulinas, complemento, anticuerpos.
Las bacterias y las toxinas que producen en el líquido cefalorraquídeo infectan las células epiteliales de la microvasculatura del cerebro, estimulando la producción de PVC (citocinas antiinflamatorias) y quimiocinas. El desarrollo del síndrome de hipertensión intracraneal se produce en respuesta a reacciones inflamatorias en las meninges. En el futuro, el síndrome hipertensivo agrava la gravedad de las alteraciones del flujo sanguíneo y los procesos metabólicos en el cerebro, así como la gravedad de los trastornos neurológicos.
La respuesta continuada de sobreproducción de líquido cefalorraquídeo provoca edema cerebral y daño isquémico-hipóxico al sistema nervioso. Esto conduce a un daño parenquimatoso en el cerebro, acompañado de la muerte de las neuronas y la aparición de graves trastornos motores, sensoriales, mentales e intelectuales.
¿Se puede morir de meningitis?
Cuando la infección se propaga (generalización de la infección meningocócica) con el desarrollo de meningococemia, además de la bacteriemia grave en sí, se produce una endotoxemia significativa. La consecuencia de estos procesos son alteraciones hemodinámicas graves, shock séptico, síndrome de coagulación intravascular diseminada y trastornos metabólicos acompañados de daño irreversible a los órganos internos.
La meningitis grave, especialmente las formas con desarrollo fulminante, a menudo provocan la muerte.
Los primeros signos de meningitis en adultos.
Las primeras manifestaciones de la infección meningocócica suelen ser inespecíficas y tienen el carácter de una infección viral respiratoria aguda común. Hay fenómenos catarrales en la nasofaringe, temperatura elevada, dolor de garganta, ligera congestión nasal y síntomas generales de intoxicación.
Posteriormente, con el desarrollo de la inflamación de las meninges, aparecen síntomas meníngeos.

La meningitis no ocurre sin fiebre. La enfermedad siempre va acompañada de fiebre alta e intoxicación grave. La temperatura con meningitis, por regla general, aumenta a 40 grados.
Los primeros síntomas para sospechar que las meninges están implicadas en el proceso inflamatorio serán:
- dolores de cabeza intensos y severos;
- fotofobia severa e intolerancia a los sonidos fuertes;
- vómitos repetidos. Al mismo tiempo, el vómito en sí no va acompañado de náuseas y no alivia;
- disminución del tono muscular y reflejos tendinosos, debilidad severa;
- alteraciones de la conciencia, aparición de letargo, estupor o viceversa, agitación severa, delirio, ansiedad;
- aumento de la sensibilidad de la piel.
Síntomas de meningitis en adultos.
Además de la obligatoria tríada de síntomas: vómitos, fiebre y dolor de cabeza intenso, los más específicos e indicativos de meningitis serán la aparición de los llamados signos meníngeos:
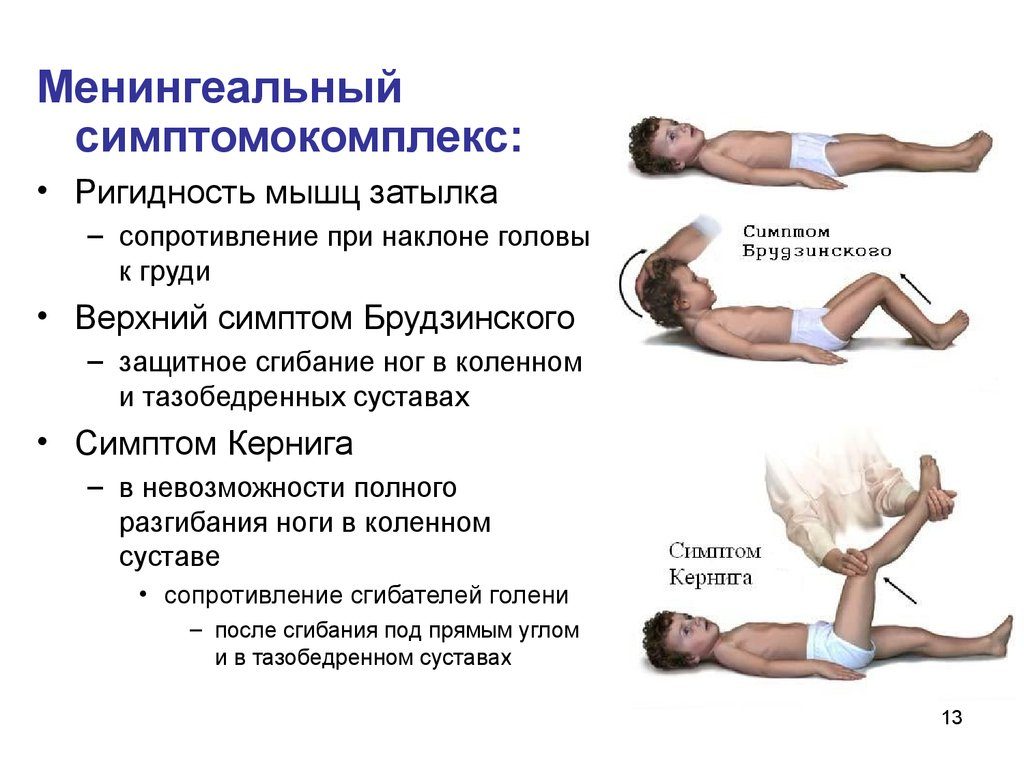
- rigidez de nuca;
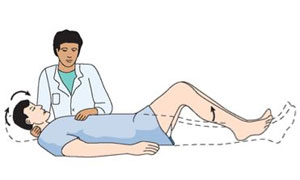
- Síntomas de Kerning y Brudzinski.
Las erupciones de meningitis aparecen con el desarrollo de meningococemia. Los primeros elementos de la erupción aparecen con mayor frecuencia en las nalgas, luego se extienden a las piernas, el torso, los brazos y la cara (rara vez). Los elementos de la erupción tienen forma de estrella con focos necróticos en el centro.

Al igual que los niños, los adultos experimentan fuertes dolores de cabeza, cuya intensidad aumenta significativamente con la luz brillante o los sonidos fuertes.
También es característica la postura meníngea específica de un perro de muestra.

Los síntomas meníngeos suelen aparecer entre 12 y 15 horas después del inicio de la enfermedad.
El daño a los nervios craneales se caracteriza por la aparición de trastornos mentales, la aparición de síndrome alucinatorio-delirante y sentimientos de euforia. También se desarrollan convulsiones, paresia, parálisis y importantes trastornos de coordinación.
En algunos casos, tras la aparición de la erupción, se puede desarrollar abdomen agudo (dolor abdominal intenso) y diarrea.
La meningococemia grave también se caracteriza por un aumento significativo de la frecuencia cardíaca, aparición de dificultad para respirar, síntomas de insuficiencia renal (anuria) y aumento del sangrado.
Diagnóstico de meningitis
Se puede sospechar meningitis meningocócica si el paciente presenta fiebre, vómitos, cefalea, signos meníngeos o erupción hemorrágica.
Para aclarar el diagnóstico, realice:
- CBC (análisis de sangre general), UAM (análisis de orina general);
- análisis de sangre bioquímico;
- pruebas de coagulación sanguínea (coagulograma);
- examen y cultivo bacteriano del líquido cefalorraquídeo (con meningitis, este estudio es uno de los más importantes) con una mayor determinación de la sensibilidad del patógeno a los agentes antibacterianos;
- tanque. cultivo de moco nasofaríngeo para detectar flora meningocócica;
- Diagnóstico bacteriológico del hemocultivo.
También se realizan electrocardiografía, radiografía de los órganos del tórax (órganos del tórax) y senos paranasales, resonancia magnética y tomografía computarizada del cerebro.
Tratamiento de la meningitis en adultos.
El tratamiento de la meningitis con antibióticos en adultos y niños es obligatorio.
Toda la terapia antimicrobiana se selecciona inicialmente de forma empírica (la terapia inicial se basa en el cuadro clínico, los datos anamnésicos y el historial epidemiológico del paciente). Además, después de obtener cultivos para detectar el patógeno y su sensibilidad a los medicamentos antibacterianos, se puede ajustar la terapia antimicrobiana prescrita (si es necesario).
Para la meningitis neumocócica, los antibióticos de primera línea son vancomicina con cefotaxima o ceftriaxona. Si se confirma que la meningitis es causada por cepas de neumococo sensibles a la penicilina, se puede prescribir ampicilina o bencilpenicilina. Los antibióticos de reserva para el tratamiento de la meningitis neumocócica serán los siguientes medicamentos:
- cefotaxima;
- ceftriaxona;
- cefepima;
- meropenem;
- linezolid.
Para la meningitis causada por Haemophilus influenzae, se recomienda prescribir ceftriaxona o cefotaxima. Los medicamentos de reserva incluyen cefepima, meropenem y ampicilina.
La bencilpenicilina, la cefotaxima o la ceftriaxona se utilizan para tratar la meningitis meningocócica. Se pueden utilizar ampicilina o cloranfenicol como fármacos de reserva.
Para la meningitis enterocócica, está indicado el uso de ampicilina con gentamicina o amikacina. También se puede utilizar una combinación de vancomicina y gentamicina.
Para el tratamiento de la meningitis estafilocócica, se pueden recetar medicamentos como oxacilina, vancomicina, rifampicina y linezolid.
El resto de la terapia es sintomática y tiene como objetivo estabilizar el estado del paciente:
- mantener la presión y el bcc;
- eliminación de trastornos hemodinámicos y desequilibrios electrolíticos;
- realizar terapias de infusión y desintoxicación;
- alivio de las convulsiones;
- primeros auxilios para el desarrollo de síntomas de edema cerebral, etc.
Consecuencias de la meningitis en adultos
En casos de gravedad moderada de la enfermedad y prestación oportuna de atención médica especializada. ayuda: el pronóstico es favorable. Sin embargo, debe entenderse que la meningitis meningocócica es una de las enfermedades más impredecibles en su curso.
En algunos casos, es posible el desarrollo fulminante de meningitis meningocócica con meningococemia grave, insuficiencia orgánica múltiple, síndrome de coagulación intravascular diseminada, shock séptico y muerte.
Las consecuencias de la inflamación de las meninges pueden ser desviaciones mentales e intelectuales, el desarrollo de paresia y parálisis, convulsiones, etc.
Pero además, la enfermedad puede presentarse sin mayores consecuencias.
Artículo preparado
Médico especialista en enfermedades infecciosas A.L. Chernenko
