Meningitída - príznaky a liečba
Čo je to meningitída? Príčiny výskytu, diagnostiku a spôsoby liečby rozoberieme v článku doktora Alexandrova P. A., špecialistu na infekčné choroby s 11-ročnou praxou.
Definícia choroby. Príčiny ochorenia
infekčná meningitída- kombinovaná skupina akútnych, subakútnych a chronických infekčných ochorení spôsobených rôznymi druhmi patogénnych mikroorganizmov (vírusy, baktérie, huby, prvoky), ktoré v podmienkach špecifickej odolnosti organizmu spôsobujú poškodenie membrán mozgu a miechy, prejavuje sa výrazným syndrómom podráždenia mozgových blán, syndrómom ťažkej intoxikácie a vždy prebieha s potenciálnym ohrozením života pacienta.
Infekčná meningitída môže byť buď primárna patológia (vyvíjajúca sa ako nezávislá nozologická forma) alebo sekundárna (vyvíjajúca sa ako komplikácia inej choroby).
Pri pohľade do budúcnosti by som rád odpovedal na obľúbenú otázku čitateľov a používateľov internetu: aké je riziko infekcie od pacienta a je možné byť blízko pacienta bez osobitného rizika vzniku meningitídy? Odpoveď je celkom jednoduchá: vzhľadom na to, že meningitída je kombinovaná skupina ochorení spôsobených rôznymi infekčnými agens, riziko infekcie bude závisieť od etiologickej príčiny meningitídy, ale pravdepodobnosť vzniku meningitídy závisí od schopností meningitídy. ľudský imunitný systém. Inými slovami, aby ste vedeli, či existuje riziko, musíte vedieť, ktorý mikroorganizmus spôsobil meningitídu u pacienta a aké sú ochranné imunitné schopnosti iných.
V závislosti od typu meningitídy sa líšia spôsoby infekcie a mechanizmy nástupu ochorenia. V súvislosti s infekčnou meningitídou možno poukázať na mimoriadne širokú geografickú distribúciu s tendenciou zväčšovať ohniská ochorenia na africkom kontinente (meningokoková meningitída), častejším rozvojom ochorenia u detí a nárastom incidencie v chladné obdobie (vírusová meningitída ako komplikácia SARS). K prenosu infekcie často dochádza vzdušnými kvapôčkami.
Príznaky meningitídy
Celkom charakteristické pre meningitídu (a najmä pri meningokokovom procese) sú príznaky účasti na patologickom procese mozgových blán (meningeálne syndrómy), ktoré sa delia do skupín:
Samostatne si zaslúži zmienku špecifický prejav, ktorý je podobný symptómom meningitídy (meningeálny syndróm), ale taký nie je a nemá nič spoločné s patogenézou skutočnej meningitídy - meningizmus. Najčastejšie sa vyvíja v dôsledku mechanických alebo intoxikačných účinkov na meningy v neprítomnosti zápalového procesu. Zastaví sa, keď sa odstráni provokujúci účinok, v niektorých prípadoch je diferenciálna diagnostika možná iba pri vykonávaní špeciálnych štúdií.
Patogenéza meningitídy
Rôznorodosť patogénov a individuálne charakteristiky jednotlivcov v ľudskej populácii podmieňujú pomerne výraznú variabilitu foriem a prejavov meningitídy, riziko infekcie pre iných ľudí, preto sa v tomto článku zameriame na najvýznamnejšie formy chorôb a ich patogénov zo sociálneho hľadiska.
meningokoková meningitída- vždy akútne (akútne) ochorenie. Spôsobuje ho Vekselbaumov meningokok (gramnegatívna baktéria, nestabilná v prostredí, pri teplote 50 stupňov Celzia odumiera po 5 minútach, UV žiarenie a 70% alkohol zabíjajú takmer okamžite). Zdrojom šírenia infekcie je chorý človek (vrátane meningokokovej nazofaryngitídy) a bakterionosič, prenos prebieha vzdušnými kvapôčkami.
Miesto zavedenia (brána) je sliznica nosohltanu. Vo veľkej väčšine prípadov sa infekčný proces nevyvinie alebo sa vyvinú lokálne formy ochorenia. Keď meningokok prekoná lokálne protiinfekčné bariéry, dochádza pri absencii adekvátnej liečby k hematogénnemu šíreniu infekcie a ku generalizovanej meningokokovej infekcii vrátane rozvoja meningokokovej meningitídy, ktorá končí vo viac ako 50 % prípadov s fatálnym koncom. V patogenéze ochorenia sa toxíny uvoľňujú po smrti baktérií v krvnom obehu, poškodení stien krvných ciev, čo vedie k narušeniu hemodynamiky, krvácaniu do orgánov a hlbokým metabolickým poruchám. Dochádza k hyperdráždivosti membrán mozgu, rozvoju hnisavého zápalu tkaniva a rýchlemu zvýšeniu intrakraniálneho tlaku. Často je mozog v dôsledku edému a opuchu mozgového tkaniva zakliesnený do foramen magnum a pacient zomiera na paralýzu dýchania.
Latentné obdobie ochorenia je od 2 do 10 dní. Začiatok je akútny (ešte správnejšie - najakútnejší). V prvých hodinách ochorenia dochádza k prudkému zvýšeniu telesnej teploty až na 38,5 stupňov a viac, ťažkej letargii, slabosti, bolestiam v periorbitálnej oblasti, strate chuti do jedla a ostrej bolesti hlavy. Charakteristickým znakom bolesti hlavy je neustále zvyšovanie jej intenzity, difúzna bolesť bez jasnej lokalizácie, praskanie alebo lisovanie, čo spôsobuje pacientovi skutočné muky. Vo vrchole bolesti hlavy tryská zvracanie bez predchádzajúcej nevoľnosti, neprinášajúce úľavu. Niekedy sa u pacientov s ťažkým nekontrolovaným priebehom, hlavne u detí v bezvedomí, pozoruje nekontrolovateľný plač sprevádzaný zvieraním hlavy rukami – tzv. „hydrocefalický plač“ spôsobený prudkým zvýšením intrakraniálneho tlaku. Pacientom utkvie v pamäti vzhľad – zostrenie čŕt tváre (Lafortov príznak), meningeálne držanie tela na 2. – 3. deň choroby (doteraz „ukazovací pes“). U niektorých pacientov sa na tele objavia hemoragické vyrážky, ktoré pripomínajú hviezdicovú vyrážku (čo je nepriaznivý znak). V priebehu 2-3 dní sa závažnosť symptómov zvyšuje, môžu sa objaviť halucinácie a bludy. Stupeň poruchy vedomia sa môže meniť od somnolencie po kómu, pri absencii liečby môže kedykoľvek nastať smrť.
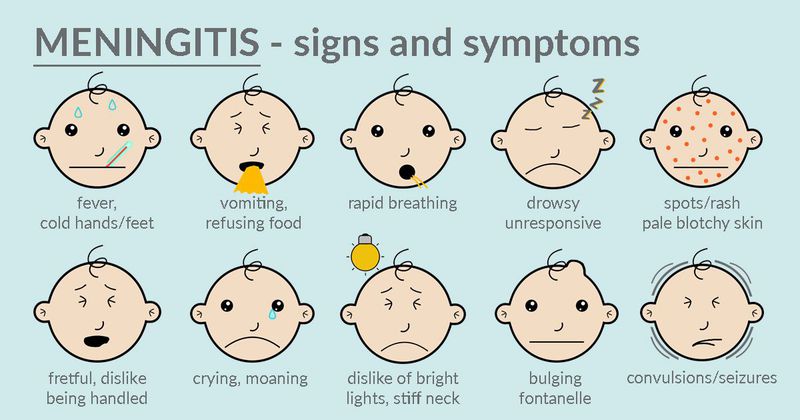
Tuberkulózna meningitída- pomaly sa rozvíjajúca patológia. Je to hlavne sekundárne, vyvíja sa s už existujúcim tuberkulóznym procesom iných orgánov. Má niekoľko vývojových období, ktoré sa neustále vyvíjajú počas dlhého časového obdobia:
1. prodromálna (do 10 dní, charakterizovaná miernymi príznakmi celkovej nevoľnosti)
2. senzomotorické podráždenie (od 8 do 15 dní, objavenie sa počiatočných mozgových a slabých meningeálnych prejavov)
3. paréza a paralýza (upozorňuje od 3 týždňov od debutu infekčného procesu vo forme zmien a straty vedomia, prehĺtania, porúch reči).
Spočiatku dochádza k miernemu zvýšeniu telesnej teploty bez výrazných skokov a stúpaní, celkom tolerovateľné bolesti hlavy s nízkou intenzitou, ktoré sú dobre zastavené užívaním analgetík. V budúcnosti sa bolesti hlavy zintenzívňujú, nauzea a vracanie sú spojené. Nepremenným znakom tuberkulóznej meningitídy je zvýšenie teploty, horúčka a ich počty a trvanie sa môžu meniť od subfebrilných až po hektické hodnoty. Postupne sa od konca druhého týždňa objavujú a pomaly pribúdajú príznaky dezorientácie, strnulosti, končiace hlbokým „zaťažením“ pacienta, strnulosťou a kómou. Vyvíja sa dysfunkcia panvových orgánov, bolesť brucha. Postupne sa rozvíjajú aj meningeálne symptómy a skutočne klasické symptómy (poloha „ukazovacieho psa“) sa rozvinú až v pokročilých prípadoch.
Herpetická meningitída najčastejšie spôsobené vírusmi herpes simplex typu 1 a 2, vírusom varicella zoster a vyvíja sa na pozadí oslabenia organizmu s akútnymi respiračnými vírusovými infekciami alebo závažnou imunosupresiou, vr. AIDS. Je rozdelená na primárne (keď sa proces vyvíja počas primárnej infekcie vírusom) a sekundárne (reaktivácia infekcie na pozadí zníženia imunity). Vždy akútne ochorenie, primárne prejavy závisia od predchádzajúceho premorbidného pozadia. Častejšie sa na pozadí akútnych respiračných vírusových infekcií, herpetických erupcií periorálnej oblasti a pohlavných orgánov vyskytuje silná bolesť hlavy difúznej povahy, ktorá sa časom zhoršuje, zvracanie, ktoré neprináša úľavu. To všetko sa môže vyskytnúť na pozadí strednej alebo vysokej horúčky, miernych meningeálnych symptómov. Často sa pripája poškodenie mozgu, v takýchto prípadoch sa na 3. – 4. deň objavujú psychické poruchy (často agresivita), halucinácie, dezorientácia, generalizované kŕče. Pri správnej liečbe je prognóza zvyčajne celkom priaznivá, pri absencii adekvátnej liečby v podmienkach narušenej imunologickej rezistencie je možný letálny výsledok alebo pretrvávajúce reziduálne účinky.
Klasifikácia a štádiá vývoja meningitídy
Existujú nasledujúce typy infekčnej meningitídy:
2. Podľa prevládajúceho priebehu zápalového procesu:
- hnisavé (meningokokové, pneumokokové, spôsobené Haemophilus influenzae)
- serózny (vírusový)
3. Po prúde:
- ostrý (ako voliteľné - bleskurýchly)
- subakútna
- chronický
4) Podľa lokalizácie, závažnosti, klinických foriem atď.
Komplikácie meningitídy
Komplikácie pozorované pri meningitíde meningokokovej povahy (menej často pri iných formách meningitídy) sú skoré a neskoré, spojené s katastrofou nervového systému aj iných častí tela. Hlavné sú:
Diagnóza meningitídy
Primárne diagnostické vyhľadávanie zahŕňa vyšetrenie špecialistu na infekčné ochorenia a neurológa a ak je to možné, podozrenia na meningitídu, vedúcu diagnostickú štúdiu - lumbálnu punkciu.
Ide o zavedenie dutej ihly do subarachnoidálneho priestoru miechy na úrovni driekovej chrbtice. Účelom tejto štúdie je objasniť typ, vlastnosti a povahu zmien v mozgovomiechovom moku, identifikovať možné patogény a spôsoby liečby tohto typu meningitídy.
V závislosti od etiologického agens, ktorý spôsobuje meningitídu, sa vlastnosti cerebrospinálnej tekutiny líšia, tu sú ich hlavné typy a charakteristiky:
1. Bakteriálna meningitída (vrátane meningokokovej meningitídy):
- vysokotlakový lúh (nad 200 mm vodného stĺpca)
- výsledná kvapalina je žltozelená, viskózna, s výraznou bunkovo-proteínovou disociáciou, pomaly vyteká
- vysoký obsah buniek (neutrofilná pleocytóza 1000/µl a viac)
- zvýšenie hladiny bielkovín 2-6 g / l a viac
- pokles hladiny chloridov a cukru
2. Serózna meningitída (vrátane vírusovej):
- tlak cerebrospinálnej tekutiny je normálny alebo mierne zvýšený
- transparentný lúh, tečúci pri vpichu 60-90 kvapiek za minútu
- počet bunkových elementov v cerebrospinálnej tekutine (cytóza) je menší ako 800 na µl
- koncentrácia bielkovín do 1 g/l a menej
- glukózy v normálnych medziach
3. Tuberkulózna meningitída:
- mierne zvýšenie tlaku CSF
- priehľadný vzhľad, niekedy opalescentný film
- stredný počet buniek (do 200 na µl, hlavne lymfocyty)
- proteín zvýšený na 8 g/l
- glukóza a chloridy sú znížené
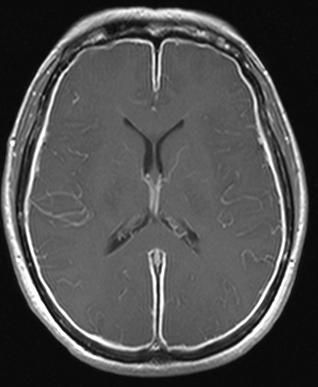
Okrem stanovenia fyzikálno-chemických vlastností CSF sa dnes široko používajú metódy na izoláciu a identifikáciu pôvodcu ochorenia, ktorý môže zohrávať rozhodujúcu úlohu v terapii a prognóze. Najvýznamnejšie sú kultivácia natívneho mozgovomiechového moku na živných médiách (hľadanie bakteriálnych, plesňových patogénov), PCR mozgovomiechového moku (polymerázová reťazová reakcia) za účelom identifikácie nukleových kyselín patogénu, ELISA (enzymatická imunoanalýza) mozgovomiechového moku , krv, moč a pod., za účelom stanovenia antigénov a protilátok možných patogénov meningitídy, mikroskopia likvoru a hlienu nosohltana, klinické a biochemické krvné testy. Docela informatívne je MRI mozgu.
MRI mozgu na meningitídu
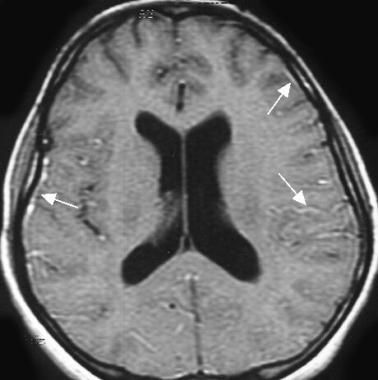
CT mozgu
Liečba meningitídy
Hlavnou a hlavnou podmienkou efektívnej starostlivosti o pacientov s meningitídou je včasná hospitalizácia a začatie špecifickej etiotropnej a patogenetickej terapie! Preto pri najmenšom podozrení lekára alebo záchranára na meningitídu treba podniknúť všetky možné kroky na čo najrýchlejšie doručenie podozrivého pacienta na infekčnú nemocnicu a zahájenie liečby, pochybnosti odborných lekárov alebo samotného pacienta z hľadiska diagnózy a hospitalizáciu treba považovať za neopodstatnenú (nebezpečnú) a okamžite ju zastaviť.
Etiotropná terapia (zameraná na zbavenie sa patogénu) závisí od konkrétnej situácie (výskum, skúsenosti lekára, algoritmy) a môže zahŕňať vymenovanie antibakteriálnych liekov vrátane antituberkulózy (pre meningitídu bakteriálnej, tuberkulóznej povahy, nejednoznačnosť situácia), antivírusové prostriedky (na herpetickú meningitídu, iné vírusové patogény), antimykotiká (na plesňové infekcie). Výhodou je vnútrožilové podávanie liekov pod kontrolou stavu pacienta a periodická kontrola likvoru (kontrolná lumbálna punkcia).
Patogenetická a symptomatická terapia je zameraná na prerušenie väzieb patogenézy, zlepšenie účinku etiotropných látok a zlepšenie celkového stavu pacienta. Môže zahŕňať použitie hormónov, diuretík, antioxidantov, vaskulárnych činidiel, glukózy atď.
Ťažké a život ohrozujúce formy meningitídy by mali byť na jednotkách intenzívnej starostlivosti a jednotkách intenzívnej starostlivosti pod neustálym dohľadom zdravotníckeho personálu.
Predpoveď. Prevencia
Prognóza vývoja meningitídy závisí od jej patogénu. Pri bakteriálnej meningitíde (vzhľadom na to, že v 60% prípadov ide o meningokokovú meningitídu) je prognóza vždy (aj v moderných nemocničných podmienkach) veľmi vážna - úmrtnosť môže dosiahnuť 10-15% a s rozvojom generalizovaných foriem meningokokovej infekcie - až 27 %. Aj pri úspešnom výsledku existuje vysoké riziko reziduálnych (reziduálnych) javov, ako sú poruchy intelektu, parézy a paralýzy, ischemická mozgová príhoda atď.
Nie je možné predvídať vývoj určitých porúch, je možné len minimalizovať ich vzhľad včasným kontaktovaním lekára a začatím liečby. Pri vírusovej meningitíde je prognóza priaznivejšia, vo všeobecnosti úmrtnosť nie je väčšia ako 1% všetkých prípadov ochorenia.
Prevencia meningitídy zahŕňa špecifické a nešpecifické činnosti.
Nešpecifické- zdravý životný štýl, posilňovanie imunitného systému, dodržiavanie hygienických pravidiel, používanie repelentov a pod.
Špecifické prevencia je zameraná na rozvoj imunity proti niektorým patogénom infekčnej meningitídy, ide o očkovanie napríklad proti meningokokovej infekcii, pneumokokom, Haemophilus influenzae. Očkovanie je najúčinnejšie v detských skupinách, keďže deti sú najviac náchylné na rozvoj meningitídy a očkovanie výrazne znižuje ich výskyt.
Bibliografia
- 1. Alekseeva, L. A. Diagnostická hodnota spektra cerebrospinálnej tekutiny pri bakteriálnej a vírusovej meningitíde u detí / L. A. Alekseeva, M. N. Sorokina // Klinická laboratórna diagnostika. 2001. č. 2. S. 215-219
- 2. Bogomolov B.P. Diagnóza sekundárnej a primárnej meningitídy. // Epidemiol. a infekčné choroby, 2007. č.6. str.44-48.
- 3. Kazantsev A.P., Zubik T.M., Ivanov K.S., Kazantsev V.A. Diferenciálna diagnostika infekčných chorôb. Sprievodca pre lekárov. M.: Med. informovať. agentúra, 1999. - 481s. / Ch. 13. Meningitída a meningoencefalitída. str. 342-379
- 4. Infekčné choroby: národné usmernenia. / Ed. N.D. Juščuk, Yu.Ya. Vengerov. M.: GEOTAR-Media, 2009. 1056s. (str. 725 – 735)
- 5. Meningokoková meningitída. Newsletter č. 141. SZO. novembra 2015
- 6. Meningokoková choroba (Neisseria meningitidis)/Centrá pre kontrolu a prevenciu chorôb/24. júl 2015
- 7. Meningokoková choroba: Technické a klinické informácie/Centrá pre kontrolu a prevenciu chorôb/24. júl 2015
- 9. Meningokoková choroba/Centrá pre kontrolu a prevenciu chorôb/24. júl 2015
- 10. Sejvar JJ, Johnson D, Popovic T, a kol. Hodnotenie rizika laboratórne získaného meningokokového ochorenia. J Clin Microbiolol 2005; 43:4811–4
